บทความ
โรคงูสวัด(Herpes zoster)
โรคงูสวัด (herpes zoster หรือ shingles) เกิดจากการติดเชื้อไวรัสวาริเซลลาซอสเตอร์ (varicella zoster virus; VZV) ซึ่งการติดเชื้อปฐมภูมิทำให้เกิดโรคสุกใสหรืออีสุกอีใส (chicken pox) หลังจากนั้นเชื้อไวรัสจะแฝง (latent) อยู่ในปมประสาทที่รากด้านหลังของไขสันหลัง (spinal dorsal root ganglia) หรือประสาทสมอง (cranial nerve) และเมื่อเชื้อไวรัสมีการปลุกฤทธิ์คืน (reactivation) จะทำให้เกิดการติดเชื้อกลับเป็นซ้ำและเกิดโรคงูสวัด1-4 โดยความชุกของโรคงูสวัดพบมากขึ้นตามอายุที่เพิ่มขึ้นซึ่งสัมพันธ์กับการลดลงของภูมิคุ้มกันแบบพึ่งเซลล์1,5 พบความชุกของโรคงูสวัดสูงขึ้นอย่างมากในผู้ที่มีอายุตั้งแต่ 50 ปีขึ้นไป และพบความชุกสูงถึงร้อยละ 50 ในผู้ที่มีอายุ 85 ปี1 นอกจากนี้มีรายงานว่า 2 ใน 3 ของผู้ป่วยโรคงูสวัดเป็นผู้ที่มีอายุมากกว่า 60 ปี6 ส่วนปัจจัยชักนำให้เกิดการปลุกฤทธิ์คืนของเชื้อไวรัสวาริเซลลาซอสเตอร์ ได้แก่ ความบกพร่องของระบบภูมิคุ้มกัน การติดเชื้อเอชไอวี การรักษาด้วยยาที่เป็นพิษต่อเซลล์และยากดภูมิคุ้มกัน การเป็นมะเร็ง การสูงอายุ ความเครียด และการบาดเจ็บจากแรงทางกลหรือจากความร้อน1,5
ลักษณะทางคลินิกของโรคงูสวัดแบ่งได้เป็น 3 ระยะ ได้แก่ ระยะอาการบอกล่วงหน้าโรค (prodrome) ระยะเฉียบพลัน และระยะเรื้อรัง โดยในช่วงที่เกิดการถ่ายแบบของไวรัส (viral replication) จะเกิดปมประสาทอักเสบและทำให้มีอาการปวดในระยะอาการบอกล่วงหน้าโรค ผู้ป่วยมากกว่าร้อยละ 90 จะมีอาการปวดในระยะนี้1 โดยมีอาการแสบร้อน อาการเสียวหรือซ่าคล้ายเข็มทิ่ม อาการคัน หรืออาการคล้ายโดนมีดเฉือน1,7 และอาการปวดจะเกิดในบริเวณเยื่อบุผิวที่เลี้ยงด้วยประสาทรับความรู้สึกที่ติดเชื้อหรือเรียกว่า “เดอร์มาโตม” (dermatome) ในระยะนี้ผู้ป่วยอาจมีไข้ มีความรู้สึกไม่สบายและปวดศีรษะ อาการปวดในระยะอาการบอกล่วงหน้าโรคจะเกิดก่อนการมีผื่นประมาณ 1-4 วัน1 ระยะต่อมาคือระยะเฉียบพลันจะพบกลุ่มของตุ่มพอง (vesicle) บริเวณผิวหนังที่มีรอยแดงเป็นพื้น รอยโรคจะกระจายไปตามแนวของประสาทที่ติดเชื้อและสิ้นสุดที่แนวกลาง หลังจากนั้นตุ่มพองจะกลายเป็นตุ่มหนอง (pustule) และแผลภายใน 3-4 วัน เกิดเป็นสะเก็ดใน 7-10 วันต่อมา1,7 ในผู้ป่วยสุขภาพดีผื่นจะหายภายใน 2-4 สัปดาห์1,2,6 และมักเกิดเป็นแผลเป็น อาจพบลักษณะการมีสารสีน้อย (hypopigmentation) หรือการมีสารสีเกิน (hyperpigmentation) ร่วมด้วยได้ นอกจากนี้พบได้ไม่บ่อยที่มีการปวดในบริเวณเดอร์มาโตมโดยไม่ปรากฏผื่น เรียกว่า “โรคงูสวัดไม่มีผื่น” (zoster sine herpete)1,2 รอยโรคในช่องปากจะเกิดขึ้นเมื่อมีการติดเชื้อในประสาทไทรเจมินัลหรือประสาทสมองเส้นที่ 5 (trigeminal nerve) ซึ่งพบประมาณร้อยละ 30 ของผู้ป่วยโรคงูสวัด8 โดยแขนงที่ 1 ของประสาทไทรเจมินัล (ophthalmic division; V1) เกิดมากที่สุด2,6 และรอยโรคที่ตาพบได้ประมาณร้อยละ 10-25 ของผู้ป่วย ซึ่งอาจเกิดแผลเป็นที่กระจกตาและตาบอดได้ จึงควรได้รับการตรวจติดตามอย่างใกล้ชิดจากจักษุแพทย์1 ส่วนรอยโรคเยื่อเมือกช่องปากมีลักษณะเป็นตุ่มพองขนาด 1-5 มิลลิเมตร หรือตุ่มหนองและแตกออกเป็นแผลตื้น ซึ่งมีการกระจายของรอยโรคไปถึงแนวกลาง และพบรอยโรคบริเวณผิวหนังที่เลี้ยงด้วยประสาทรับความรู้สึกที่ติดเชื้อด้วย1 ส่วนโรคในระยะเรื้อรังคือ อาการปวดประสาทภายหลังเป็นงูสวัด (postherpetic neuralgia; PHN) ซึ่งพบประมาณร้อยละ 15 ของผู้ป่วยทั้งหมด1 อย่างไรก็ตามมีหลายรายงานที่ระบุว่าอาการปวดประสาทภายหลังเป็นงูสวัดเป็นภาวะแทรกซ้อนของโรคไม่ใช่ระยะของโรคและเป็นภาวะที่พบมากในผู้สูงอายุ3,5 อาการปวดประสาทภายหลังเป็นงูสวัดเป็นอาการปวดที่ยังคงอยู่แม้ผื่นจะหายไปแล้ว ซึ่งเป็นผลมาจากการบาดเจ็บของระบบประสาทนอกส่วนกลางและระบบประสาทส่วนกลาง (peripheral and central nervous system) และส่งผลต่อการเปลี่ยนการประมวลผลของระบบประสาทส่วนกลาง2 รวมทั้งเกี่ยวข้องกับภาวะเกิดพังผืดในกลุ่มเส้นประสาทในตำแหน่งที่เป็นโรค ซึ่งมีลักษณะอาการปวดแบบแสบร้อน หรือปวดตุบ ๆ หรือปวดตื้อ หรือปวดเหมือนถูกแทง มีรายงานว่าอาการปวดประสาทภายหลังเป็นงูสวัดในผู้ป่วยส่วนใหญ่จะหายไปภายใน 1 ปี และประมาณครึ่งหนึ่งของผู้ป่วยที่อาการปวดหายไปภายใน 2 เดือน1 อย่างไรก็ตามในผู้ป่วยบางรายมีอาการปวดนานหลายปี1,2 และปัจจัยชักนำให้เกิดอาการปวดประสาทภายหลังเป็นงูสวัด ได้แก่ การสูงอายุ การมีอาการปวดในระยะอาการบอกล่วงหน้าโรค และโรคในระยะเกิดผื่นมีความรุนแรง2


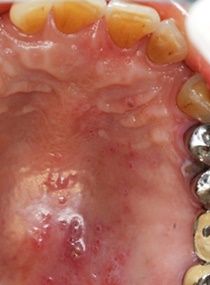
ภาพแสดงรอยโรคงูสวัดที่ผิวหนังและเยื่อเมือกเพดานปากด้านซ้ายของใบหน้า
บริเวณแขนงที่ 2 ของประสาทไทรเจมินัล (maxillary division; V2) ในผู้ป่วยชายสูงอายุ
การวินิจฉัยแยกโรคขึ้นกับระยะของโรคงูสวัด โดยอาการปวดในระยะอาการบอกล่วงหน้าโรคอาจคล้ายกับอาการปวดฟันที่เนื้อเยื่อในอักเสบ (pulpitis) และในระยะที่มีรอยโรคในช่องปากควรคำนึงถึงการติดเชื้อเริม1,8 การวินิจฉัยโรคอาศัยลักษณะทางคลินิก1,3 โดยเฉพาะการกระจายของรอยโรค5 อย่างไรก็ตามอาจมีการตรวจเพิ่มเติมทางห้องปฏิบัติการในผู้ป่วยบางรายที่มีลักษณะทางคลินิกนอกแบบ (atypical) หรือเพื่อแยกจากการติดเชื้อเริมกลับเป็นซ้ำที่มีลักษณะคล้ายงูสวัด (zosteriform recurrent herpes simplex virus infection) โดยการเพาะเชื้อไวรัส (viral culture)1-3 ส่วนการเกลี่ยป้ายเพื่อตรวจทางเซลล์วิทยา (cytologic smear) หรือเรียกว่า “แซงค์สเมียร์” (Tzanck smear) วิธีการนี้ใช้ตรวจการติดเชื้อไวรัสแต่ไม่สามารถแยกชนิดของเชื้อไวรัสได้1,9 การตรวจด้วยการเกลี่ยป้ายเพื่อตรวจทางเซลล์วิทยาร่วมกับการย้อมเซลล์โดยตรงด้วยฟลูออเรสเซนต์โมโนโคลนอลวาริเซลลาซอสเตอร์ไวรัสแอนติบอดี (fluorescent monoclonal VZV antibodies) เป็นเทคนิคการตรวจที่ได้ผลรวดเร็วและมีความไวในการตรวจ นอกจากนี้อาจใช้การตรวจด้วยเทคนิคไฮบริไดเซชันแบบใช้การหยด (dot-blot hybridization) และเทคนิคปฏิกิริยาลูกโซ่โพลิเมอเรสหรือพีซีอาร์ (polymerase chain reaction; PCR)1,2
การรักษาโรคงูสวัดด้วยการใช้ยาต้านไวรัส (antiviral drugs) ได้แก่ อะไซโคลเวียร์ (acyclovir) วาลาไซโคลเวียร์ (valacyclovir) หรือแฟมไซโคลเวียร์ (famciclovir) และควรให้ยาทันที โดยให้อะไซโคลเวียร์รูปแบบยาเม็ด 800 มิลลิกรัม วันละ 5 ครั้ง เป็นเวลา 7-10 วัน1,3,9 ซึ่งจะช่วยลดอาการปวดและเร่งการหายของแผลในระยะเฉียบพลัน1,5 รวมทั้งมีรายงานว่าช่วยป้องกันและลดความรุนแรงของอาการปวดประสาทภายหลังเป็นงูสวัด5,8,9 นอกจากนี้มีรายงานการรักษาเสริมอื่น ๆ นอกจากการใช้ยาต้านไวรัส ได้แก่ การใช้ยาระงับปวด เช่น พาราเซตามอลและยาต้านอักเสบที่ไม่ใช่สเตียรอยด์1 ยาต้านเศร้ากลุ่มไตรไซคลิก (tricyclic antidepressants) ยากันชัก เช่น กาบาเพนติน (gabapentin) และพรีกาบาลิน (pregabalin) หรือการใช้คอร์ติโคสเตียรอยด์รูปแบบออกฤทธิ์ทั่วกายเพื่อควบคุมอาการปวด1,8 รวมทั้งมีรายงานการใช้คอร์ติโคสเตียรอยด์ขนาดยาสูงในระยะสั้นเพื่อลดการเกิดอาการปวดประสาทภายหลังเป็นงูสวัด5 ส่วนการรักษาอาการปวดประสาทภายหลังเป็นงูสวัดมีการใช้ยาหลายกลุ่มได้แก่ยาต้านเศร้ากลุ่มไตรไซคลิก ยากันชัก และโอปิออยด์ (opioids) นอกจากนี้มีการใช้ลิโดเคนชนิดแผ่นแปะ(lidocaine patch) แคปไซซินชนิดแผ่นแปะ (capsaicin patch) และแคปไซซินครีมเพื่อลดอาการปวด1,2,6 อย่างไรก็ตามการใช้แคปไซซินซึ่งเป็นสารสกัดจากพริกอาจทำให้เกิดผลข้างเคียง คือ อาการแสบร้อนและการระคายเคืองผิวหนัง1 มีรายงานพบว่าภายหลังการให้วัคซีนเชื้อไวรัสวาริเซลลาซอสเตอร์ส่งผลเปลี่ยนแปลงระบาดวิทยาของการติดเชื้อชนิดนี้ โดยความถี่ในการติดเชื้อปฐมภูมิในเด็กลดลงและในผู้สูงอายุที่ได้รับวัคซีนส่งผลลดความเสี่ยงในการเกิดการปลุกฤทธิ์คืน3 นอกจากนี้หน่วยงานป้องกันโรคติดต่อในสหรัฐอเมริกา (The Centers for Disease Control and Prevention; CDC) มีข้อแนะนำให้ผู้สูงอายุที่มีอายุตั้งแต่ 60 ปีขึ้นไป ควรได้รับวัคซีนเชื้อไวรัสวาริเซลลาซอสเตอร์1,7 และมีรายงานพบว่าอุบัติการณ์เกิดโรคงูสวัดลดลงร้อยละ 50-70 และอุบัติการณ์เกิดอาการปวดประสาทภายหลังเป็นงูสวัดลดลงร้อยละ 67 ภายหลังการให้วัคซีน1,6