บทความ
รอยโรคไลเคนอยด์ (Lichenoid lesions)
รอยโรคไลเคนอยด์เป็นรอยโรคที่เหมือนกับไลเคนแพลนัส (lichen planus) ทั้งลักษณะทางคลินิกและลักษณะทางพยาธิวิทยาเนื้อเยื่อ ซึ่งจัดแบ่งกลุ่มทางคลินิกได้ 3 กลุ่ม ดังนี้ (1) รอยโรคไลเคนอยด์ในช่องปากจากการสัมผัส (oral lichenoid contact lesions; OLCL) ซึ่งเป็นผลจากปฏิกิริยาภาวะภูมิไวเกินแบบช้า (delayed hypersensitivity reaction) จากการสัมผัสกับวัสดุทางทันตกรรมซึ่งส่วนใหญ่เกิดจากอะมัลกัม (amalgam) นอกจากนี้มีรายงานการเกิดรอยโรคไลเคนอยด์จากเรซินคอมโพสิต (composite resin)1,2 (2) ปฏิกิริยาไลเคนอยด์ในช่องปากจากยา (oral lichenoid drug reactions; OLDR) ในปัจจุบันมีรายงานเกี่ยวกับยาหลายชนิดที่กระตุ้นให้เกิดปฏิกิริยาไลเคนอยด์ในช่องปาก ได้แก่ ยาลดระดับน้ำตาลในเลือด (hypoglycemic drugs) ยาที่ออกฤทธิ์ยับยั้งแองจิโอเทนซินคอนเวอร์ติงเอนไซม์ (angiotensin-converting enzyme inhibitors; ACE inhibitors) ยาต้านมาลาเรีย (antimalarial drugs) ยาปฏิชีวนะ ยาต้านอักเสบที่ไม่ใช่สเตียรอยด์ (Non-steroidal anti-inflammatory drugs; NSAIDs) ยาลดความดันเลือด (antihypertensive drugs) เกลือของทอง (gold salts) และยาเพนิซิลลามีน (penicillamine) แม้ว่ากลไกที่ยาเหล่านี้กระตุ้นให้เกิดปฏิกิริยาไลเคนอยด์ในช่องปากจะยังไม่เป็นที่เข้าใจอย่างแน่ชัดแต่มีสมมุติฐานว่าเกี่ยวข้องกับปฏิกริยาภาวะภูมิไวเกินแบบช้า1-3 (3) รอยโรคไลเคนอยด์ในช่องปากจากภาวะสเต็มเซลล์ใหม่ต้านร่างกาย (oral lichenoid lesions of graft-versus-host disease; OLL-GVHD) ซึ่งพบในผู้ป่วยที่มีภาวะสเต็มเซลล์ใหม่ต้านร่างกายทั้งแบบเฉียบพลันและเรื้อรัง1,2
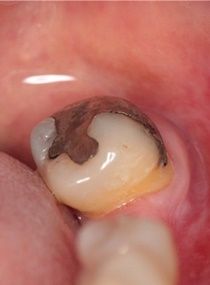
ลักษณะทางคลินิกของรอยโรคไลเคนอยด์เหมือนกับรอยโรคไลเคนแพลนัส อย่างไรก็ตามมีความแตกต่างระหว่างการกระจายของรอยโรคไลเคนอยด์ในช่องปากจากการสัมผัสซึ่งจะพบรอยโรคจำกัดอยู่เฉพาะในตำแหน่งเยื่อเมือกช่องปากที่สัมผัสกับวัสดุทางทันตกรรม เช่น เยื่อเมือกกระพุ้งแก้มและด้านข้างของลิ้นที่สัมผัสกับวัสดุบูรณะอะมัลกัม รวมทั้งเยื่อเมือกริมฝีปากบนและล่างที่สัมผัสกับวัสดุบูรณะเรซินคอมโพสิต1 ส่วนปฏิกิริยาไลเคนอยด์ในช่องปากจากยาอาจเกิดรอยโรคในช่องปากและ/หรือรอยโรคผิวหนังซึ่งสัมพันธ์กับการเริ่มรับยา มีรายงานว่าปฏิกิริยาไลเคนอยด์ในช่องปากจากยาส่วนใหญ่มักพบรอยโรคคล้ายไลเคนแพลนัสในช่องปากชนิดแผล อย่างไรก็ตามสามารถพบรอยโรคชนิดอื่นได้1,2 รอยโรคไลเคนอยด์ในช่องปากจากภาวะสเต็มเซลล์ใหม่ต้านร่างกายทั้งแบบเฉียบพลันและแบบเรื้อรังโดยส่วนใหญ่เกิดรอยโรคทั้งในช่องปากและรอยโรคผิวหนังที่มีลักษณะทางคลินิกเหมือนกับรอยโรคไลเคนแพลนัส แต่รอยโรคไลเคนอยด์จากภาวะสเต็มเซลล์ใหม่ต้านร่างกายมักมีการกระจายของรอยโรคในช่องปากมากกว่าไลเคนแพลนัสในช่องปาก และพบร่วมกับอาการแสดงอื่นได้แก่ อาการปากแห้งเหตุน้ำลายน้อย (xerostomia) การมีรอยโรคผิวหนังแบบเฉพาะ และพบการทำหน้าที่ผิดปกติของตับ1,2
ควรให้การวินิจฉัยแยกรอยโรคไลเคนอยด์กับไลเคนแพลนัส และโรคอื่น ๆ ซึ่งขึ้นอยู่กับลักษณะทางคลินิกที่ตรวจพบ หากพบรอยโรคสีขาวควรให้การวินิจฉัยแยกโรคกับ ลูพัสอีริทีมาโทซัส (lupus erythematosus) ไวท์สปอนจ์นีวัส (white sponge nevus) ลิวโคเพลเคีย (leukoplakia) การกัดแก้มเรื้อรัง (chronic cheek biting) โรคราแคนดิดาชนิดเยื่อเทียม (pseudomembranous candidiasis) โรคราแคนดิดาชนิดเจริญเกิน (chronic hyperplastic candidiasis หรือ candidal leukoplakia) และมะเร็งเซลล์สแควมัส (squamous cell carcinoma) ส่วนรอยโรคชนิดฝ่อหรือลีบและชนิดรอยถลอกหรือแผลควรให้การวินิจฉัยแยกโรคกับโรคในกลุ่มรอยโรคสีแดงและแผลในช่องปาก ได้แก่ เพมพิกัสวัลการิส (pemphigus vulgaris) มิวคัสเมมเบรนเพมฟิกอยด์ (mucous membrane pemphigoid) ลูพัสอีริทีมาโทซัส ปฏิกิริยาภูมิไวเกินจากการสัมผัส (contact hypersensitivity) และโรคราแคนดิดาชนิดเยื่อบุแดง (erythematous candidiasis)1,4,5
การวินิจฉัยโรคใช้การซักประวัติ การตรวจทางคลินิก และการตัดเนื้อเยื่อออกตรวจ (biopsy) เพื่อช่วยในการวินิจฉัยโรคอื่นที่ไม่ใช่ไลเคนแพลนัส เนื่องจากลักษณะทางคลินิกและลักษณะพยาธิวิทยาเนื้อเยื่อของรอยโรคไลเคนอยด์และโรคไลเคนแพลนัสเหมือนกัน1,2,4 อย่างไรก็ตามมีหลักการในการวินิจฉัยแยกรอยโรคไลเคนอยด์ในช่องปากจากการสัมผัสซึ่งจะพบรอยโรคจำกัดอยู่ในบริเวณที่สัมผัสกับวัสดุทางทันตกรรมเท่านั้น ในขณะที่โรคไลเคนแพลนัสมักเกิดรอยโรคทั้งสองข้างของเยื่อเมือกกระพุ้งแก้มและตำแหน่งอื่นในช่องปาก1 นอกจากนี้การทดสอบภูมิแพ้จากการสัมผัส (patch test) เป็นวิธีที่ช่วยในการตรวจหาวัสดุทางทันตกรรมที่เป็นสาเหตุของรอยโรคไลเคนอยด์ในช่องปากจากการสัมผัสได้2 การวินิจฉัยแยกปฏิกิริยาไลเคนอยด์ในช่องปากจากยาจะใช้การซักประวัติเกี่ยวกับรอยโรคซึ่งปฏิกิริยาไลเคนอยด์ในช่องปากจากยาจะเกิดขึ้นสัมพันธ์กับระยะเวลาการเริ่มรับยา ส่วนไลเคนแพลนัสในช่องปากจะเกิดรอยโรคขึ้นโดยที่ไม่สัมพันธ์กับระยะเวลาการเริ่มได้รับยา อย่างไรก็ตามวิธีการถอนยาและการทดลองให้ยาที่สงสัยซ้ำเป็นวิธีที่น่าเชื่อถือที่สุดในการวินิจฉัยปฏิกิริยาไลเคนอยด์ในช่องปากจากยา แต่การทดลองให้ยาที่สงสัยซ้ำเป็นวิธีที่ไม่นิยมปฏิบัติทางคลินิก1-3 ส่วนการวินิจฉัยแยกรอยโรคไลเคนอยด์ในช่องปากจากภาวะสเต็มเซลล์ใหม่ต้านร่างกายกับไลเคนแพลนัสในช่องปากซึ่งมีลักษณะทางคลินิกเหมือนกัน แต่พบว่ารอยโรคไลเคนอยด์ในช่องปากจากภาวะสเต็มเซลล์ใหม่ต้านร่างกายมักมีการกระจายของรอยโรคมากกว่าและมีอาการแสดงอื่นทางร่างกายร่วมด้วย1,2
การรักษารอยโรคไลเคนอยด์ในช่องปากจากการสัมผัสกับวัสดุทางทันตกรรม ควรมีการกำจัดและเปลี่ยนวัสดุทางทันตกรรมที่เป็นสาเหตุ โดยรอยโรคส่วนใหญ่จะหายภายหลังจากการกำจัดวัสดุที่เป็นสาเหตุออกในช่วงเวลา 1-2 เดือน1,2 การรักษาปฏิกิริยาไลเคนอยด์จากยาควรมีการปรึกษากับแพทย์ประจำตัวผู้ป่วยเพื่อหยุดยาและเปลี่ยนยาที่สงสัย ซึ่งรอยโรคจะหายโดยใช้เวลาหลายสัปดาห์ภายหลังการหยุดยา3 และให้การรักษารอยโรคไลเคนอยด์ทั้ง 3 กลุ่ม ตามอาการเหมือนการรักษาโรคไลเคนแพลนัสโดยใช้คอร์ติโคสเตียรอยด์รูปแบบออกฤทธิ์เฉพาะที่ (topical corticosteroid) เป็นยาหลัก รวมทั้งควรให้คำแนะนำกับผู้ป่วยถึงสาเหตุของการเกิดรอยโรคไลเคนอยด์ในช่องปากจากการสัมผัสและปฏิกิริยาไลเคนอยด์ในช่องปากจากยาเพื่อป้องกันการเกิดโรคซ้ำ นอกจากนี้มีรายงานการเกิดมะเร็งทุติยภูมิ (secondary malignancy) ซึ่งเป็นผลแทรกซ้อนรุนแรงของภาวะสเต็มเซลล์ใหม่ต้านร่างกาย ดังนั้นผู้ป่วยที่มีประวัติการเกิดรอยโรคปฏิกิริยาไลเคนอยด์จากภาวะสเต็มเซลล์ใหม่ต้านร่างกายควรได้รับการตรวจติดตามเป็นระยะ1

รอยโรคไลเคนอยด์ในช่องปากจากการสัมผัสกับวัสดุบูรณะอะมัลกัม