บทความ
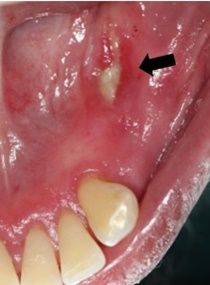
แผลบาดเจ็บ (Traumatic ulcer)
สาเหตุ
แผลบาดเจ็บเป็นแผลที่พบได้บ่อยที่เยื่อเมือกช่องปาก และส่วนใหญ่มีสาเหตุมาจากการบาดเจ็บจากแรงทางกล ได้แก่ ฟันหรือวัสดุบูรณะที่แตก คมหรือขรุขระ ฟันเทียมชนิดถอดได้ (removable denture) ที่การยึดอยู่ (retention) และเสถียรภาพ (stability) ไม่ดี หรือปีกฟันเทียม (denture flange) ยาวหรือแตกคม การกระแทกจากแปรงสีฟัน การกัดลิ้นหรือริมฝีปากและกระพุ้งแก้มในขณะเคี้ยวอาหาร หรือเกิดจากการกระแทกจากอาหารที่มีลักษณะแข็ง1,2 และการสบฟันผิดปกติ (malocclusion)3 นอกจากนี้อาจมีสาเหตุของการบาดเจ็บจากการทำขึ้นเอง (self-induced injury หรือ factitial injury)1,4 ซึ่งมักพบในผู้ป่วยที่มีปัญหาทางจิตเวช1,5
ลักษณะทางคลินิก
แผลบาดเจ็บส่วนใหญ่พบเป็นแผลเดี่ยว ซึ่งลักษณะของแผลจะสัมพันธ์กับสาเหตุ ความรุนแรงและระยะเวลาที่ได้รับบาดเจ็บ2 แผลมีอาการเจ็บปวด ลักษณะเป็นแผลที่ฐานหรือก้นแผลปกคลุมด้วยไฟบริน (fibrin) สีเหลืองปนขาวหรือเนื้อตาย (slough หรือ necrotic) ขอบแผลมีสีแดง (erythematous halo) หรือพบการอักเสบในบริเวณขอบ (inflamed periphery) และในช่วงที่มีการหายของแผลมักพบขอบแผลมีลักษณะเป็นสีขาวหนา (keratotic halo) ตำแหน่งที่มักเกิดแผล ได้แก่ เยื่อเมือกกระพุ้งแก้ม ลิ้น และริมฝีปากล่าง5,6 อย่างไรก็ตามสามารถเกิดแผลในตำแหน่งอื่นของเยื่อเมือกช่องปากได้ เช่น พื้นปาก และร่องพับช่องปาก

แผลบาดเจ็บจากฟันเทียม
การวินิจฉัยแยกโรค
ควรคำนึงถึงแผลแอฟทัสหรือแผลร้อนใน (aphthous ulcer; aphthous stomatitis) มะเร็งช่องปากชนิดเซลล์สความัส (oral squamous cell carcinoma; OSCC) โรคเริม (herpes simplex) รอยโรคซิฟิลิส (syphilis) และวัณโรค (tuberculosis) รวมทั้งการติดเชื้อราชนิดอยู่ลึก (deep fungal infection)1
การวินิจฉัยโรค
การวินิจฉัยโรคใช้ข้อมูลที่ได้จากการซักประวัติและการตรวจทางคลินิกเพื่อหาสาเหตุของการบาดเจ็บรวมทั้งลักษณะของแผล1-3 และไม่มีความจำเป็นต้องส่งตรวจทางห้องปฏิบัติการอื่น ๆ หากทราบประวัติของการบาดเจ็บชัดเจน อย่างไรก็ตามอาจมีความจำเป็นต้องทำการเพาะเชื้อ (culture) หากแผลหายช้าหรือมีการเกิดหนอง (suppuration) เพื่อตรวจหาการติดเชื้อแบคทีเรียชนิดทุติยภูมิ (secondary bacterial infection) หรือการติดเชื้อจุลชีพอื่น3 รวมทั้งการตัดเนื้อเยื่อออกตรวจ (biopsy) เพื่อช่วยในการวินิจฉัยโรค4
การรักษา
ทันตแพทย์ควรซักประวัติและตรวจหาสาเหตุของแผลบาดเจ็บ เพื่อกำจัดสาเหตุที่ทำให้เกิดแผล และควรมีการติดตามผล (follow up) ซึ่งแผลบาดเจ็บขนาดเล็กจะหายได้เองภายใน 2 สัปดาห์1,4 ภายหลังกำจัดสาเหตุโดยไม่มีแผลเป็น (scar) ส่วนแผลบาดเจ็บขนาดใหญ่อาจใช้เวลาในการหายของแผลนานขึ้นและอาจเกิดแผลเป็น หากไม่พบการหายของแผลควรมีการตัดเนื้อเยื่อออกตรวจเพื่อช่วยในการวินิจฉัยโรค4 และการที่แผลไม่หายอาจเกิดได้จากหลายสาเหตุ ได้แก่ สาเหตุของแผลบาดเจ็บยังคงอยู่ ผู้ป่วยมีภาวะภูมิคุ้มกันต่ำหรือมีโรคทั่วกาย (systemic disease) ที่มีผลต่อการหายของแผล แผลมีการติดเชื้อราชนิดอยู่ลึกหรือการติดเชื้อไวรัสซึ่งจะทำให้แผลหายช้า3 รวมทั้งมะเร็งช่องปากชนิดเซลล์สความัสโดยเฉพาะหากตรวจพบแผลที่มีขอบแข็ง (indurated border) และก้นแผลลึก7 นอกจากนี้ควรคำนึงถึงการควบคุมอาการปวดโดยพิจารณาสั่งจ่ายยาชาเฉพาะที่ (topical anesthetics) เช่น ลิโดเคนวิสคัส (lidocaine viscous) สารปกปิดแผล (protective agents) เช่น คาร์บอกซีเมทิลเซลลูโลส (carboxymethyl cellulose) หรือออราเบส (orabase)8 ยาระงับปวด (analgesics) รวมทั้งน้ำยาบ้วนปากระงับเชื้อ (antiseptic mouthwash) เช่น น้ำยาบ้วนปากคลอร์เฮ็กซิดีนกลูโคเนต (chlorhexidine gluconate) ความเข้มข้นร้อยละ 0.12 หรือ 0.2 แก่ผู้ป่วยซึ่งพิจารณาจากความรุนแรงของแผลและป้องกันการติดเชื้อทุติยภูมิ (secondary infection) ในรอยโรค5 ส่วนการใช้คอร์ติโคสเตียรอยด์ (corticosteroids) ในการรักษาแผลบาดเจ็บยังเป็นข้อโตแย้ง เนื่องจากบางรายงานพบว่าการใช้คอร์ติโคสเตียรอยด์ทำให้แผลหายช้า ในขณะที่บางรายงานพบว่าการใช้คอร์ติโคสเตียรอยด์ทำให้แผลบาดเจ็บเรื้อรังหายได้ดี8 โดยมีรายงานการใช้คอร์ติโคสเตียรอยด์รูปแบบออกฤทธิ์เฉพาะที่ (topical corticosteroids) หรือการฉีดคอร์ติโคสเตียรอยด์ในรอยโรค (intralesional corticosteroid injections)3 นอกจากนี้ในผู้ป่วยที่มีปัญหาทางจิตเวชและพบแผลบาดเจ็บที่มีสาเหตุจากการทำขึ้นเองควรได้รับการรักษาทางจิตเวชร่วมด้วย1,5