บทความ
การให้บริการทันตกรรมหลัง COVID-19 เข้าสู่โรคประจำถิ่น
การระบาดของโรคติดเชื้อระบบทางเดินหายใจจากเชื้อโคโรนาไวรัส หรือ COVID-19 ส่งผลให้เกิดความตื่นตัวทั่วโลกถึงแนวทางการป้องกันการแพร่ระบาดของโรคติดเชื้อของระบบทางเดินหายใจ โดยเฉพาะการให้บริการทางทันตกรรมซึ่งจัดว่าเป็นการให้บริการทางสาธารณสุขที่มีความเสี่ยงสูงที่สุดต่อการติดโรคของระบบทางเดินหายใจ ก่อนการระบาดของโรค COVID-19 ทันตบุคลากรหลีกเลี่ยงการเผชิญกับโรคของระบบทางเดินหายใจมาโดยตลอด โดยจะยึดถือปฏิบัติเพียงหลักการ Standard precautions การให้การรักษาทางทันตกรรมโดยใช้หลักการของ Airborne precautions เข้ามาร่วมด้วยนั้นนับว่าเป็นเรื่องยากมากหรือแทบเป็นไปไม่ได้ในขณะนั้น องค์ประกอบที่สำคัญของ Standard precautions และ Airborne precautions แสดงให้เห็นในตารางที่ 1 โดยองค์ประกอบสำคัญที่ทำให้ Airborne precautions นั้นยากที่จะนำมาปฏิบัติในคลินิกทันตกรรมทุกแห่งคือ การใส่ PPE ที่ต้องสามารถป้องกันทางเดินหายใจของผู้ให้บริการได้ เช่นหน้ากาก N95 การจัดการกับระบบหมุนเวียนของอากาศในคลินิกให้สามารถเจือจางอากาศติดเชื้อที่เกิดขึ้นขณะให้การรักษาได้อย่างมีประสิทธิภาพ ซึ่งจะส่งผลถึงความปลอดภัยต่อทั้งผู้ให้และผู้รับบริการ รวมถึงการคัดกรองผู้ป่วยด้วยอาการของโรคของระบบทางเดินหายใจอย่างเข้มข้น และมาตรการเสริมอื่นๆ ที่ช่วยลดความเสี่ยงจากการฟุ้งกระจายของละอองฝอยขณะให้การรักษาทางทันตกรรม อย่างไรก็ตามสิ่งเหล่านี้ล้วนเกิดขึ้นและสามารถปฏิบัติจนเป็นปกติได้แล้วในช่วงระยะเวลากว่าสองปีที่ระบบให้บริการทันตกรรมภายในประเทศเราค่อยๆ ปรับตัวเข้าสู่มาตรฐานการให้บริการใหม่
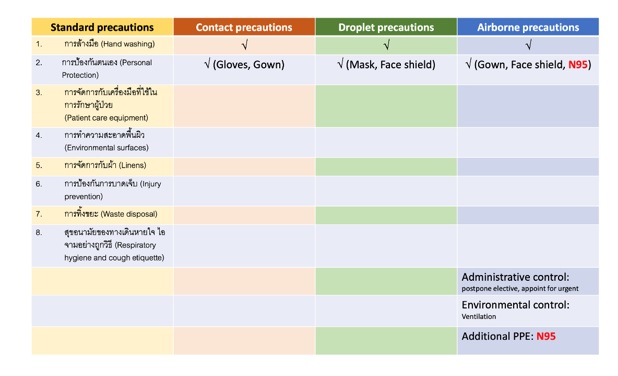
ตารางที่ 1: องค์ประกอบที่สำคัญของ Standard precautions และ Transmission-based precautions (Contact, Droplet, Airborne)
ภายหลังจากที่ COVID-19 ถูกประกาศให้เป็นโรคประจำถิ่นในเดือนกรกฎาคม พ.ศ. 2565 กรมการแพทย์ได้ออกประกาศ เรื่อง แนวทางปฏิบัติทางทันตกรรมวิถีใหม่ในสถานการณ์การระบาดของโรคติดเชื้อไวรัสโคโรนา 2019 เข้าสู่ระยะโรคประจำถิ่น ประกาศ ณ วันที่ 1 ก.ค. 2565 ซึ่งสาระสำคัญของประกาศฉบับนี้ยังคงให้ความสำคัญกับการควบคุมการติดต่อของโรคระบบทางเดินหายใจในคลินิกทันตกรรมอยู่ จึงนับเป็นการกำหนดแนวปฏิบัติวิถีใหม่ทางทันตกรรมให้ถือปฏิบัติต่อจากนี้ไปโดยแท้จริง แนวปฏิบัตินี้มีความคล้ายคลึงกับแนวปฏิบัติในการให้บริการขณะ COVID-19 ยังเป็นโรคติดต่อร้ายแรง โดยมีการผ่อนปรนบางมาตรการ ในการให้บริการทันตกรรมนับจากนี้ไปประเด็นที่ทันตบุคลากรควรให้ความสำคัญในการป้องกันการติดต่อของโรคระบบทางเดินหายใจ มี 4 ข้อด้วยกันคือ
1. การคัดกรอง/คัดแยกผู้ป่วย (Triage/screening)
การคัดกรองผู้ป่วยที่มีอาการแสดงของโรคระบบทางเดินหายใจ ยังคงเป็นประเด็นที่มีความสำคัญมาก หากผู้ป่วยมีอาการแสดงเหล่านี้ ควรเลื่อนการรักษาที่ไม่เร่งด่วนออกไปก่อน หากจำเป็นต้องให้การรักษาไม่ว่ากรณีเร่งด่วนหรือฉุกเฉินควรพิจารณาทำการตรวจคัดกรอง COVID-19 ด้วย ATK หรือ RT-PCR และให้การรักษาในห้องทันตกรรมที่มีลักษณะเป็นห้องเดี่ยวและมีการจัดการระบบระบายอากาศที่ดี (อย่างน้อย 12 Air Change per Hour: ACH) บุคลากรใส่อุปกรณ์ป้องกันตนเองแบบเต็มขั้น (Full PPE) โดยเน้นให้มีกาวน์กันน้ำและหน้ากาก N95 มาตรการเหล่านี้ยังใช้กับการให้การรักษาฉุกเฉินกับผู้ป่วยที่ยืนยันว่าป่วยด้วย COVID-19 และยังไม่พ้นระยะแพร่เชื้อ หรือยังไม่พ้นระยะปลอดภัย ซึ่งในประกาศฉบับนี้กำหนดระยะปลอดภัยในการรับบริการทันตกรรมของผู้ป่วย COVID-19 อยู่ที่ 20 วัน หลังจากวันที่ตรวจพบ (ระยะปลอดภัยที่จะรับบริการทางทันตกรรมนี้กำหนดจากเวลาสองเท่าของระยะที่คาดว่าผู้ป่วยจะไม่แพร่เชื้อแล้วในทางการแพทย์) ส่วนผู้ป่วยที่คัดกรองแล้วไม่มีความเสี่ยงคือไม่มีอาการของโรคระบบทางเดินหายใจหรือป่วยด้วยโรค COVID-19 มาเกิน 20 วันแล้ว สามารถรับบริการทันตกรรมได้ตามปกติ ในห้องแยกเดี่ยวหรือห้องรวมได้ โดยผู้ให้บริการสามารถใส่อุปกรณ์ป้องกันแบบ standard PPE ได้
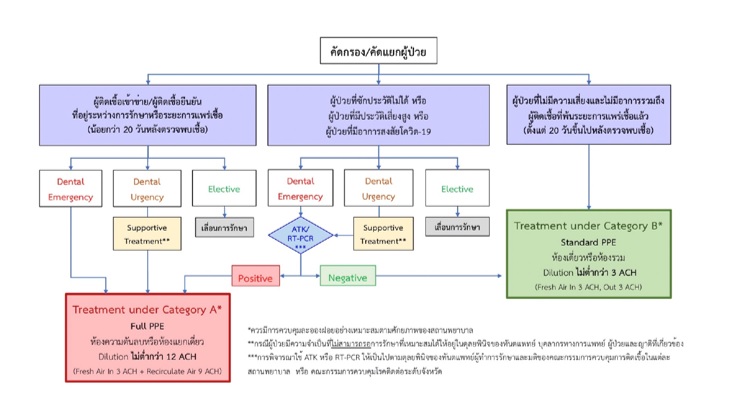
รูปที่ 1: แนวทางคัดกรองผู้ป่วย1
2. อุปกรณ์ส่วนบุคคลป้องกันการติดเชื้อ (Personal Protective Equipment, PPE)
อุปกรณ์ป้องกันตนเองพื้นฐาน (standard PPE) ที่แนะนำให้ทันตบุคลากรใส่ในการให้การรักษาทันตกรรมตามปกติคือ เสื้อกาวน์ ซึ่งอาจเป็นกาวน์ผ้าหรือกาวน์แบบใช้ครั้งเดียวทิ้ง ในกรณีนี้ไม่จำเป็นต้องเป็นกาวน์กันน้ำแล้วเพราะงานทันตกรรมมีโอกาสปนเปื้อนจากละอองฝอยซึ่งโดยทั่วไปไม่เปียกชุ่มโชก หมวกคลุมผมและหน้ากาก N95 ยังแนะนำให้ใส่ต่อไป ในกรณีที่ไม่สามารถหา N95 ได้อนุโลมให้ใช้หน้ากากอนามัยที่ทำการซีลที่ขอบเพื่อป้องกันการั่วของอากาศจากด้านข้าง ร่วมกับการใส่ face shield และ ถุงมือ
อุปกรณ์ป้องกันตนเองแบบเต็มขั้น (full PPE) ให้ใส่กาวน์กันน้ำ (Waterproof gown) หรือ ชุดป้องกันแบบ Medical protective coverall ใส่หมวกคลุมศีรษะ หน้ากาก N95 (หรืออุปกรณ์ป้องกันทางเดินหายใจที่ดีกว่า) ร่วมกับ face shield หรือแว่นป้องกันตา (goggle) และถุงมือ
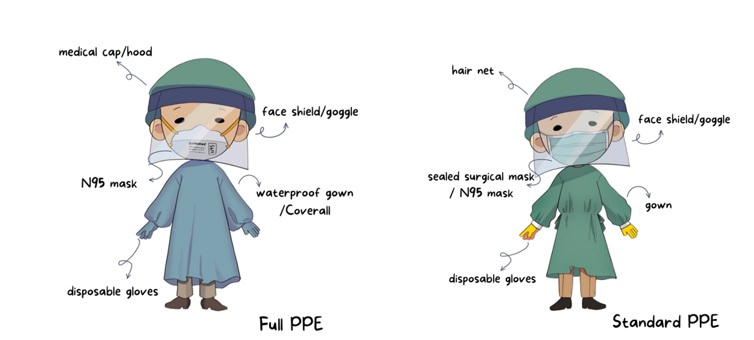
รูปที่ 2: อุปกรณ์ส่วนบุคคลป้องกันการติดเชื้อ1
3. การควบคุมการติดเชื้อจากละอองฝอย (Local Control of Aerosol)
ในขณะให้การรักษาทางทันตกรรมมาตรการต่างๆ ที่สามารถช่วยลดหรือช่วยควบคุมการฟุ้งกระจายของละอองฝอยยังคงมีความจำเป็น และยังคงต้องปฏิบัติต่อไป เช่น การให้ผู้ป่วยบ้วนปากด้วยน้ำยาฆ่าเชื้อก่อนเริ่มทำหัตถการ เป็นมาตรการที่สามาถทำได้ง่ายและมีประสิทธิภาพ ถึงแม้ว่าจะไม่ช่วยลดปริมาณการฟุ้งกระจายของละอองฝอยแต่สามารถลดความมีชีวิตของเชื้อที่ฟุ้งออกมากับละอองฝอยได้ น้ำยาฆ่าเชื้อที่แนะนำให้ใช้มีหลายชนิด ได้แก่ 0.12 – 0.2 % คลอเฮกซิดีนกลูโคเนต (Chx) (จัดเป็น gold standard ในการใช้เป็นน้ำยาบ้วนปากก่อนทำหัตถการ) 0.2% โพวิโดนไอโอดีน (PI) 1% ไฮโดรเจนเปอร์ออกไซด์ หรือ 0.05% ไซทิลไพริดิเนียมคลอไรด์ (CPC) น้ำยาแต่ละชนิดมีประสิทธิภาพและข้อดีข้อเสียแตกต่างกัน แต่ทุกชนิดมีประสิทธิภาพในการลดเชื้อที่ฟุ้งออกมากับละอองฝอยที่เกิดจากหัตถการทันตกรรมทั้งสิ้น ในปัจจุบันมีการศึกษาออกมามากมาย ตัวอย่างเช่น Rola Elzein et al., รายงานว่าน้ำยาบ้วนปาก Chx 0.2% และ PI 1% สามารถลดปริมาณของเชื้อไวรัส SARCoV2 ในน้ำลายของผู้ป่วยโรค COVID-19 ได้จริง ภายหลังบ้วนปากด้วยน้ำยานาน 30 นาที การศึกษาในห้องปฏิบัติการโดย J Muñoz-Basagoiti et al., ยังพบว่าน้ำยาบ้วนปากที่มีส่วนผสมของ CPC ซึ่งมีจำหน่ายในท้องตลาดอย่างแพร่หลายสามารถลดการติดต่อ (infectivity) ของ SARCoV2 ได้ถึง 1000 เท่า นอกจากนี้การศึกษาในห้องปฏิบัติการโดย Vunjia Tiong et al., ยังพบกว่าน้ำยาบ้วนปากที่มีส่วนผสมของ Chx CPC และ เฮกซิติดีน (Hexitidine) สามารถลดเชื้อ SARSCoV2 ลงได้ถึง 99.99% ภายในระยะเวลาสัมผัส 30 วินาที ทั้งนี้จะเห็นได้ว่าน้ำยาเคมีฆ่าเชื้อส่วนใหญ่ที่เป็นส่วนผสมในน้ำยาบ้วนปากสามารถฆ่าเชื้อ SARCoV2 ได้อย่างมีประสิทธิภาพ ทั้งนี้เนื่องจาก SARCoV2 เป็นไวรัสที่มีเปลือกหุ้มซึ่งจัดว่าเป็นสิ่งมีชีวิตขนาดเล็กที่มีความทนทานต่อน้ำยาเคมีฆ่าเชื้อต่ำ ในการเลือกใช้น้ำยาบ้วนปากยังข้อพิจารณาในการใช้งานที่สำคัญ เช่น คลอเฮกซิดีนและโพวิโดนไอโอดีน นั้นเป็นน้ำยาเคมีฆ่าเชื้อที่มีคุณสมบัติเด่นคือมีฤทธิ์คงค้างอยู่บนพื้นผิวได้นานแม้ถูกชะล้างด้วยน้ำแล้ว ดังนั้นสามารถให้ผู้ป่วยบ้วนน้ำตามได้ภายหลังบ้วนด้วยน้ำยาสองชนิดนี้เพื่อกำจัดรสชาติอันไม่พึงประสงค์ นอกจากนี้มาตรการอื่นๆ ที่ใช้ในการลดการฟุ้งกระจายของละอองฝอยเช่น การใช้เครื่องดูดกำลังสูงแบบใช้ภายในช่องปากได้ (intra oral high power suction) หรือเครื่องดูดละอองฝอยแบบใช้ภายนอกช่องปาก (Extra Oral Suction: EOS) มีรายงานออกมาชัดเจนแล้วว่าการให้การรักษาทางทันตกรรมโดยการขูดหินน้ำลายให้ผู้ป่วย COVID-19 เป็นเวลา 10 นาที นั้นก่อให้เกิดการฟุ้งกระจายของเชื้อไวรัสไปในละอองลอยภายในห้องที่ให้การรักษา และการใช้เครื่องดูดกำลังสูงแบบใช้ในช่องปากอย่างมีประสิทธิภาพสามารถลดเชื้อไวรัสในอากาศภายในห้องที่ให้การรักษาทางทันตกรรมแก่ผู้ป่วย COVID-19 ได้ นอกจากนี้มาตรการเสริมอื่นๆ เช่น การทำหัตถการโดยใช้แผ่นยางกันน้ำลายในกรณีที่สามารถทำได้ ยังควรปฏิบัติให้เป็นวิถีปกติ
4. การจัดการสิ่งแวดล้อม (Environment Control)
ประเด็นสำคัญในหัวข้อนี้คือการจัดการให้มีการระบายอากาศอย่างเหมาะสมในคลินิกทันตกรรม โดยในคลินิกที่ให้บริการผู้ป่วยที่คัดกรองแล้วว่าไม่มีความเสี่ยงแนะนำให้มีการระบายอากาศในคลินิกอย่างน้อย 3 ACH (in-out) ด้วยอากาศบริสุทธิ์ (fresh air) ซึ่งเป็นมาตรฐานต่ำสุดของการจัดการคุณภาพอากาศภายในอาคาร ซึ่ง 3 ACH fresh air นี้นอกจากจะช่วยเจือจางอากาศติดเชื้อที่เกิดจากหัตถการในคลินิกแล้วยังช่วยเจือจากก๊าซหรือสารเคมีที่เกิดจากกิจกรรมต่างๆ ในคลินิกด้วย เช่น ก๊าซคาร์บอนไดออกไซด์ และกลิ่นของสารเคมี สำหรับห้องทันตกรรมที่จะให้การรักษาผู้ป่วยกลุ่มเสี่ยงควรจัดให้มีการระบายอากาศไม่ต่ำกว่า 12 ACH โดยอย่างน้อยที่สุดควรจัดให้มีการระบายอากาศด้วยอากาศบริสุทธิ์ (fresh air in/out) อย่างน้อย 3 ACH ส่วนที่เหลืออีก 9 ACHสามารถใช้การหมุนเวียนอากาศภายในห้องรักษาด้วยการบำบัดอากาศผ่านเครื่องฟอกอากาศชนิด HEPA filter (recirculate through HEPA filtration) ซึ่งรวมแล้วควรได้ 12 ACH หรือมากกว่า พึงระลึกไว้เสมอว่าการระบายอากาศโดยใช้อาการบริสุทธิ์ทั้ง 12 ACH เติมเข้ามาให้คลินิกย่อมดีกว่าการหมุนเวียนอากาศผ่านเครื่องฟอก HEPA แต่อย่างไรก็ตามการเติมอากาศบริสุทธ์จากภายนอกเข้ามาทั้ง 12 ACH มีข้อจำกัดเรื่องการควบคุมอุณหภูมิและความสะอาดของอากาศที่เติมเข้ามา หากไม่ทำให้อากาศเย็นลงก่อนจะส่งผลต่ออุณหภูมิและความชื้นภายในคลินิกได้ ส่งผลให้วิธีเติมอากาศบริสุทธิ์ทั้ง 12 ACH จะสิ้นเปลืองค่าไฟฟ้ามาก อย่างไรก็ตามการหมุนเวียนอากาศผ่านเครื่องฟอกชนิด HEPA ควรมีการบำรุงรักษาเปลี่ยนไส้กรองอากาศตามระยะเวลาเพื่อให้ได้ประสิทธิภาพเป็นไปตามที่คาดหวัง นอกจากนี้ควรออกแบบทิศทางการไหลของอากาศภายในคลินิกจากบริเวณที่สกปรกน้อยไปยังบริเวณที่สกปรกมากเพื่อเพิ่มความปลอดภัยสูงสุด
การจัดการสิ่งแวดล้อมยังรวมไปถึงการทำความสะอาดพื้นผิวในคลินิกอย่างเหมาะสมและทั่วถึง การจัดการสิ่งแวดล้อมในการถ่ายภาพรังสี ข้อพึงระวังในการตัดแต่งชิ้นงานทันตกรรมนอกช่องปากควรมีการฆ่าเชื้อชิ้นงานก่อนและมีการใช้เครื่องดูดความแรงสูงนอกช่องปากช่วยดูดละอองที่เกิดจากการกรอแต่งชิ้นงาน รวมทั้งการแนะนำให้แม่บ้านที่ทำความสะอาดภายในบริเวณคลินิกมีการใส่อุปกรณ์ป้องกันตนเองอย่างเหมาะสม
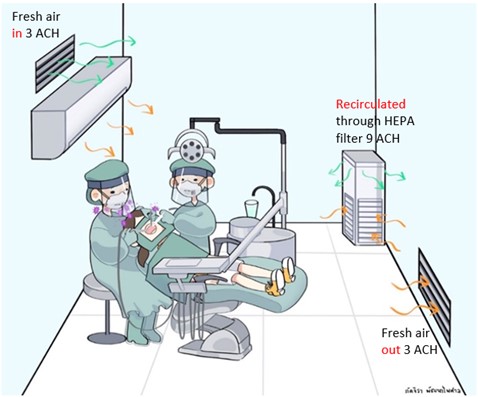
รูปที่ 3: การออกแบบระบบระบายอากาศในคลินิกทันตกรรม

รูปที่ 4: มาตรการสำคัญในการป้องกันการติดต่อของ COVID-19 และโรคระบบทางเดินหายใจในคลินิกทันตกรรม