บทความ
Multidisciplinary approach to Periodontic-Prosthodontic dental patient.
ปัจจุบันพบว่าผู้ป่วยหลายรายที่มาเข้ารับการรักษาทางทันตกรรมนั้น มักจะมีปัญหาภายในช่องปากมากกว่าหนึ่งเรื่อง ซึ่งอาจมีทั้งปัญหาโรคเหงือก, โรคโพรงประสาทฟัน, การสูญเสียฟันบดเคี้ยว รวมไปถึงปัญหาเรื่องความสวยงามทางด้านทันตกรรม เป็นต้น ทำให้การรักษาทางด้านทันตกรรมในผู้ป่วยกลุ่มนี้จำเป็นต้องอาศัยการทำงานร่วมกันของทันตแพทย์สหสาขา ไม่ว่าจะเป็นทันตแพทย์สาขาปริทันตวิทยา, ทันตกรรมประดิษฐ์, ทันตกรรมจัดฟัน และเอ็นโดดอนต์ ฯลฯ และเมื่อขั้นตอนการรักษามีความซับซ้อนมากขึ้น ต้องมีการส่งต่อผู้ป่วยระหว่างสาขา รวมทั้งบางกรณีอาจเกิดแผนการรักษาที่หลากหลาย จึงมักทำให้ทันตแพทย์ประสบกับปัญหาในการตัดสินใจเลือกแผนการรักษาและปัญหาการวางลำดับขั้นตอนรักษาก่อน-หลัง ซึ่งในบทความนี้จะขอกล่าวถึงมุมมองการทำงานร่วมกันระหว่างสาขา ของทันตแพทย์สาขาปริทันตวิทยาและสาขาทันตกรรมประดิษฐ์แบบพอสังเขบ ทั้งในแง่ของการวางแผนการรักษาและปัจจัยบางประการที่ควรคำนึงถึงเพื่อให้การทำงานเอื้อประโยชน์ต่อกัน และเกิดประโยชน์ต่อผู้ป่วยมากที่สุด
เมื่อผู้ป่วยที่มาเข้ารับการใส่ฟัน ถูกวินิจฉัยว่าเป็นโรคปริทันต์ร่วมด้วย สิ่งหนึ่งที่ทันตแพทย์ต้องคำนึงถึงเป็นลำดับต้นๆก่อนเริ่มการรักษา คือการให้การพยากรณ์โรค (prognosis) ซี่ฟันในช่องปากของผู้ป่วยว่ามีฟันซี่ใดที่เก็บได้หรือยังต้องถอนอีกบ้าง เพื่อให้ทันตแพทย์มองเห็นภาพคร่าวๆของฟันปลอมที่จะออกมาในอนาคต และสามารถอธิบายให้ผู้ป่วยเข้าใจคร่าวๆถึงความเป็นไปได้หรือข้อจำกัดในการทำฟันปลอมของผู้ป่วยรายนี้ โดยมักพบว่าทันตแพทย์ส่วนใหญ่มักจะประสบกับปัญหาในการตัดสินใจเก็บหรือถอนฟันที่มีการพยากรณ์โรค questionable prognosis ซึ่งในขั้นตอนการตัดสินใจนี้อาจต้องอาศัยปัจจัยอื่นๆประกอบ เช่น
- แผนการทำฟันปลอมในผู้ป่วยรายนี้ : ในกรณีที่ฟันปลอมในผู้ป่วยรายนี้เป็นแบบถอดได้ และพิจารณาทำเป็น temporary partial denture (TP) ทันตแพทย์อาจมีความยืดหยุ่นในการเก็บฟันที่มีการพยากรณ์โรค questionable prognosis มากกว่า เนื่องจากหากต้องมีการถอนฟันเพิ่มเติมในอนาคต จะสามารถเติมซี่ฟันได้ง่ายกว่า ราคาถูกกว่า และเมื่อต้องทำฟันปลอมชิ้นใหม่ในภายหลังผู้ป่วยมักยอมรับเรื่องค่าใช้จ่ายได้มากกว่า ซึ่งจะแตกต่างกับ removable partial denture (RPD) ที่การเติมซี่ฟันในบางตำแหน่งทำได้ยากกว่าและมีราคาที่สูงกว่า ดังนั้นถ้าทันตแพทย์วางแผนจะทำฟันปลอมในชนิดหลัง ซี่ฟันที่มีการพยากรณ์โรคในกลุ่มนี้อาจมีแนวโน้มต้องถูกถอนมากกว่า
- ความซับซ้อนของการเก็บฟันซี่ดังกล่าว : หากจำเป็นต้องมีการทำศัลย์ปริทันต์ เช่น ทำ periodontal regenerative surgery ที่ไม่สามารถคาดหวังผลการรักษาได้ (unpredictable outcome) หรือต้องรักษารากฟันและสุดท้าย crown-root ratio ไม่เหมาะสมต่อการทำ restoration หรือต้องมีการรักษาที่ซับซ้อนและ cost-benefit ไม่สมเหตุสมผล ก็จะพิจารณาไม่เก็บฟันซี่นั้นไว้
- Strategic tooth เช่น ซี่ฟันที่มีความสำคัญในการรักษา vertical dimension ของการสบฟัน, ฟันที่ทำให้สามารถจำลองการสบฟันในตำแหน่ง centric occlusion, centric relation ได้ : ในช่วงแรกของการรักษาทันตแพทย์อาจพิจารณาเก็บฟันซี่เหล่านี้ไว้ก่อน โดยอาจจะถูกพิจารณาถอนในภายหลังเมื่อถึงช่วงของการใส่ฟัน ทั้งนี้เพื่อให้การทำงานในช่วงใส่ฟันของทันตแพทย์สาขาทันตกรรมประดิษฐ์เป็นไปได้ง่ายขึ้น เป็นต้น
รูปที่1 ซ้าย temporary denture ขวา removable partial denture (ภาพจากเว็ปไซต์ http://vancouverdenturist.comdenture-servicespartial-dentures)
ตารางที่1 แสดงการให้การพยากรณ์โรคของซี่ฟันแบบเฉพาะซี่ ตามเกณฑ์ของสมาคมปริทันต์แห่งประเทศไทย
ปีพ.ศ.2550
ในขั้นตอนการวางแผนการรักษา จะต้องมีการเตรียมสภาพช่องปากให้เหมาะสมก่อนการใส่ฟัน โดยเริ่มจากขั้นตอนแรกซึ่งเป็นการกำจัดการติดเชื้อ (infection) ในช่องปากของผู้ป่วย เรียกว่า “การรักษาขั้นต้น (initial หรือ hygienic phase)” เช่น การกำจัดการอักเสบของเหงือก ถอนซี่ฟันที่ต้องถอน อุดฟันผุ หรือการรักษารากฟันที่มีพยาธิสภาพโพรงประสาทฟัน เป็นต้น ภายหลังการการรักษาในขั้นต้นแล้ว หากพบว่ายังมีการอักเสบของเหงือกหรือมีร่องลึกปริทันต์หลงเหลืออยู่ การรักษาในขั้นต่อไปจะเป็น “ขั้นแก้ไข (corrective phase)” ซึ่งเดิมอาจแยกเป็นขั้นผ่าตัด (surgical phase) และขั้นบูรณะ (restorative phase) โดยเป็นการทำศัลย์ปริทันต์เพื่อแก้ไขรอยโรคของกระดูกที่เกิดขึ้น ซึ่งในบางครั้งแผนของการใส่ฟันที่วางไว้อาจจะเข้ามามีบทบาทในการวางแผนทำศัลย์ปริทันต์ของทันตแพทย์สาขาปริทันตวิทยาในขั้นผ่าตัดนี้ด้วย เช่น กรณีที่ฟันที่จะทำการผ่าตัดมีแผนการบูรณะภายหลังด้วยครอบฟัน และพบว่าขอบของรอยผุหรือรอยอุดนั้นอยู่ใต้ขอบเหงือก การออกแบบแผ่นเหงือก (flap design) ต้องมีการคำนึงถึง biologic width1(จะกล่าวถึงในหัวข้อถัดไป) และขอบของครอบฟันที่ทันตแพทย์สาขาทันตกรรมประดิษฐ์วางแผนไว้ในอนาคตด้วย นอกจากนี้การคำนึงถึงความกว้างของ keratinized tissue ของซี่ฟันที่จะทำการบูรณะก็ถือว่ามีความสำคัญต่อการ design flap ที่ต้องไม่ตัดเหงือกออกมากจนเกินไปจนสูญเสียความกว้างของ keratinized tissue ที่พึงมี2 เมื่อเสร็จสิ้นขั้นผ่าตัดร่วมกับประเมินแล้วพบว่าสภาวะปริทันต์มีสุขภาพที่ดี จึงเข้าสู่การรักษาขั้นบูรณะ (restorative phase) ซึ่งทันตแพทย์สาขาทันตกรรมประดิษฐ์จะเข้ามามีบทบาทในการบูรณะและใส่ฟันให้กับผู้ป่วย โดยมีข้อควรคำนึงหลักๆที่งานใส่ฟันจะมีผลต่อสภาวะปริทันต์คือ3,4
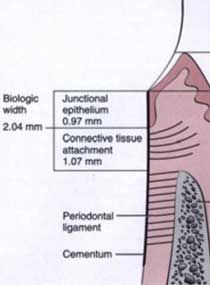
รูปที่ 2 แสดงลักษณะของ biologic width ซึ่งประกอบด้วย junctional epithelium และ connective tissue attachment (ภาพจาก Carranza’s Clinical Periodontology. 9th edition)
- Biologic width หมายถึงความกว้างทางชีวภาพซึ่งเป็นที่อยู่ของ junctional epithelium attachment และ connective tissue attachment ของฟัน (รูปที่ 2) โดยพบว่าระยะที่น้อยที่สุดที่พึงมีของ biologic width จะอยู่ที่ประมาณ 2.07 มิลลิเมตร1 หากมีการลุกล้ำของขอบครอบฟันหรือขอบวัสดุอุดฟันเข้ามาในบริเวณดังกล่าวจะส่งผลให้เกิดการอักเสบของเนื้อเยื่อในบริเวณนี้และเกิดการทำลายของกระดูกได้ในที่สุด
- ตำแหน่งขอบของครอบฟัน เนื่องจากบริเวณรอยต่อของครอบฟันและเนื้อฟันธรรมชาติอาจเป็นตำแหน่งที่มีการสะสมของแบคทีเรียได้ ดังนั้นการที่ขอบของครอบฟันยิ่งอยู่ใต้เหงือกมาก การทำความสะอาดบริเวณดังกล่าวก็จะทำได้ยากตามไปด้วย ซึ่งจากรายงานของ American academy of periodontology (AAP) แนะนำไว้ว่าไม่ควรวางขอบของครอบฟันไว้ลึกเกินครึ่งหนึ่งของความลึกร่องเหงือกหรือ3มิลลิเมตร5
- Impression procedure (gingival retraction technique) การใช้ด้ายแยกเหงือก (pack cord) ในช่วงของการพิมพ์ฟันนั้นอาจส่งผลให้เกิด trauma ต่อ soft tissue attachment รอบๆฟันได้ ดังนั้นทันตแพทย์จึงควรให้ความระมัดระวังไม่ใช้ความรุนแรงในการ pack cord การใช้ขนาดของ retraction cord ที่เหมาะสมกับร่องเหงือกบริเวณนั้น รวมทั้งมีบางรายงานการศึกษาที่พบความสัมพันธ์เรื่องเวลาของการใส่ retraction cord และ trauma ที่เกิดขึ้น ซึ่งแนะนำให้ไม่ควรใส่ retraction cord ไว้ในร่องเหงือกเป็นระยะเวลาที่นานเกิน15-20นาที6
- Crown contour7,8 พบว่าลักษณะ restoration contour ที่ดีนั้นมีผลต่อการ maintain สุขภาพเหงือกที่ดี ทั้งการเอื้อต่อการทำความสะอาด ไม่ทำให้เกิดการสะสมของคราบแบคทีเรีย และยังส่งผลเรื่องความสวยงามอีกด้วย โดยจากการศึกษาต่างๆพบว่าการมีลักษณะ overcontour จะส่งผลให้มีคราบจุลินทรีย์สะสมบริเวณขอบเหงือกได้ง่ายและยากต่อการทำความสะอาด ส่วนการมีลักษณะ undercontour นั้นไม่พบผลเสียที่รุนแรงสักเท่าไร นอกจากนี้ควรระมัดระวังไม่ให้ขอบของครอบฟันเป็นลักษณะ overhang margin ด้วยเช่นกัน
รูปที่ 3 a.แสดง crown ที่มีลักษณะ physiologic contour b. overcontour crown c. undercontour crown (ภาพจากเว็ปไซต์ http://pocketdentistry.com/10-periodontal-restorative-interface)
- Pontic design9 รูปร่างของ pontic นั้นส่งผลต่อการทำความสะอาดของผู้ป่วย โดยที่ลักษณะ pontic ที่เป็น sanitary และ ovate design จะเป็นรูปแบบที่ง่ายต่อการเข้าทำความสะอาดเนื่องจากมีรูปร่าง convex บริเวณตำแหน่งสัมผัสกับสันเหงือก ในขณะที่ ridge lap และ modified ridge lap design ซึ่งมีลักษณะ concave บริเวณตำแหน่งสัมผัสจะเป็นรูปแบบที่เข้าทำความสะอาดได้ยากกว่า ดังนั้นจึงเป็นสิ่งสำคัญที่นอกจากเรื่องความสวยงามแล้ว ทันตแพทย์ควรคำนึงถึงลักษณะที่เอื้อต่อการทำความสะอาดของด้วย เช่น การเปิด embrasure ให้มีช่องว่างเพียงพอต่อการใช้ไหมขัดฟัน หรืออุปกรณ์ทำความสะอาดอื่นๆของผู้ป่วย
รูปที่ 4 แสดงลักษณะ Pontic design แบบต่างๆคือ a. sanitary b. ridge lap c. modified ridge lap d. ovate pontic design (ภาพจาก Carranza’s Clinical Periodontology. 9th edition)
- การออกแบบการสบฟัน เป็นที่ทราบกันดีว่าการมีสิ่งบูรณะที่สบสูงจะทำให้เกิดอันตรายทั้งต่อฟันและอวัยวะปริทันต์ ดังนั้นจึงควรมีการตรวจเช็คลักษณะการสบฟันของสิ่งบูรณะให้มีความเหมาะสมเพื่อป้องกันการเกิดการบาดเจ็บเหตุสบฟัน (traumatic occlusion) เป็นต้น
เมื่อเสร็จสิ้นการรักษาในขั้นแก้ไขก็จะเข้าสู่ขั้นสุดท้ายคือ “ขั้นประคับประคอง (maintenance phase) ” ขั้นนี้จะเป็นการรักษาเพื่อคงสภาพช่องปากและอวัยวะปริทันต์ที่ได้รับการรักษาไปแล้ว ด้วยการนัดผู้ป่วยมาตรวจเช็คสภาพช่องปากเป็นระยะๆ ทำการกำจัดการอักเสบของเหงือกหรือแก้ไขปัจจัยต่างๆที่อาจทำให้เกิดโรคในช่องปาก ทั้งนี้เพื่อเป็นการป้องกันไม่ให้เกิดโรคขึ้นใหม่ได้อีก
จากที่กล่าวมาจะเห็นได้ว่าสิ่งที่สำคัญในการให้การรักษาผู้ป่วยในกลุ่มนี้คือการมีแผนการรักษาที่ดีและครอบคลุม โดยทันตแพทย์จำเป็นต้องมีความเข้าใจถึงปัญหาในช่องปากของผู้ป่วยรายที่ตนให้การรักษาอยู่ ร่วมกับมีการสื่อสารกันระหว่างสาขาต่างๆก่อนเริ่มการรักษา ทั้งนี้เพื่อให้ทันตแพทย์เห็นภาพรวมและทราบแผนของการรักษาทั้งหมดอย่างคร่าวๆไว้ก่อน ซึ่งจะทำให้การดำเนินงานนั้นเป็นไปตามเป้าหมายที่วางไว้ โดยที่ไม่ทิ้งความสำคัญของการสื่อสารกับผู้ป่วย เพื่อให้ทราบความต้องการและเกิดความเข้าใจที่ตรงกัน นำมาซึ่งผลการรักษาที่ดีและเกิดผลประโยชน์ต่อผู้ป่วยสูงสุด