บทความ
การดำเนินงานทันตสาธารณสุขที่ตอบสนองต่อปัญหาในพื้นที่มีส่วนสำคัญต่อความสำเร็จในการแก้ไขปัญหาสุขภาพช่องปาก และยกระดับคุณภาพชีวิตที่ดีของชุมชน ภายใต้ทรัพยากรที่จำกัดกับปัญหาที่มีอยู่ ทำให้การระบุและจัดระดับความสำคัญของปัญหากลายเป็นสิ่งจำเป็น ข้อมูลทางระบาดวิทยาของสุขภาพช่องปากที่นำมาประกอบการพิจารณาวางแผนและจัดกิจกรรมส่งเสริมป้องกัน และการประเมินผลประสิทธิภาพจึงควรตั้งอยู่บนพื้นฐานข้อมูลเชิงประจักษ์ ซึ่งทันตบุคลกรส่วนใหญ่นิยมแสดงค่าความถี่ และระดับปัญหาของโรคเป็นระดับความชุกหรือสัดส่วนของตัวอย่างหรือประชากรที่เป็นหรือไม่เป็นโรค (prevalence) อย่างไรก็ตามด้วยธรรมชาติของการปฏิบัติงานทางทันตสาธารณสุขมักเป็นการทำงานต่อเนื่องยาวนาน บางโครงการที่เราทำมีการประเมินผลเป็นระยะ ๆ ต่อเนื่อง เช่นมีการติดตามผล 3 ปี 5 ปี1 หรือบางโครงการมีข้อมูลการประเมินต่อเนื่องถึง 10 ปี ข้อมูลที่เก็บต่อเนื่องเหล่านี้มีประโยชน์ในการแสดงผลของกิจกรรมที่สำคัญ บอกลักษณะและแนวโน้มการเกิดโรค สามารถสะท้อนความเร็วของการเกิดโรคได้ บอกแนวโน้มการเปลี่ยนแปลงของพฤติกรรมได้ แต่การแสดงผลที่เป็นเพียงแค่ ร้อยละหรือความชุกของโรคมีข้อจำกัดที่แสดงผลเพียงแค่เวลาใดเวลาหนึ่งเท่านั้น ซึ่งการคำนวณความถี่ของโรคทางระบาดวิทยาอื่น ๆ ที่มีประโยชน์และนิยมใช้เพื่อการประเมินผลในระยะยาวที่การคำนวณไม่ได้ยุ่งยากมากนักคือ อุบัติการณ์ (incidence) และอัตราอุบัติการณ์ (incidence density)2
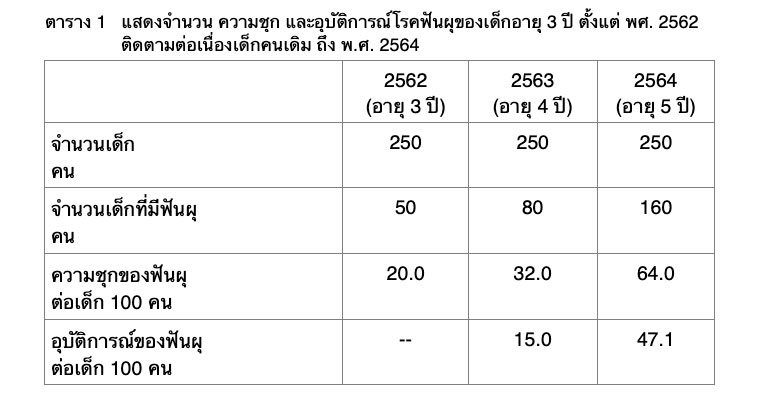
การคำนวณอุบัติการณ์ (incidence) สามารถทำได้หากมีข้อมูลของบุคคลที่มีความต่อเนื่อง เช่นจำนวนฟันผุ (dt) ของเด็กที่ตรวจทุกปีตั้งแต่อายุ 3 ปีและติดตามต่อเนื่องในปีต่อไป (birth cohort) นอกจากจะแสดงค่า dt เป็นความชุกของโรคฟันผุในเด็กอายุแต่ละปีแล้วสามารถนำจำนวน dt ที่เพิ่มขึ้นในปีถัดไปมาวิเคราะห์อุบัติการณ์ของการเกิดโรคฟันผุใหม่ในเด็กจากอายุ 3 ปีไป 4 ปีและอายุ 4 ปีไป 5 ปี ทำให้ทราบว่ามีฟันผุใหม่เกิดขึ้นในช่วงเวลาที่ติดตาม 1 ปีมากน้อยเพียงใด ตอบสนองต่อมาตรการการป้องกันที่ดำเนินการไปหรือไม่อย่างไร ตัวอย่างดังตาราง 1
การคำนวณอัตราอุบัติการณ์ (incidence density หรือ incidence rate) ของโรคฟันผุ3-4 ต้องมีข้อมูล เด็กแต่ละคนว่า มีฟันซี่ใดขึ้นและยังไม่ผุ เมื่อติดตามเด็กรายคนเป็นระยะเวลาต่อเนื่อง แล้วตรวจบันทึกฟันที่เดิมไม่ผุแล้วต่อมายังคงไม่ผุ และฟันที่เดิมไม่ผุแล้วต่อมาผุ ระยะเวลาทั้งหมดที่ติดตาม ฟันปรากฏอยู่และไม่ผุเป็น ระยะเวลาเสี่ยง (time at risk) ซึ่งในทางระบาดใช้เป็น person-time at risk หรือ tooth-time at risk และเนื่องจากระยะเวลาที่ติดตามต่างกันอาจมีความเสี่ยงต่อการเกิดโรคไม่เท่ากัน เราจึงคำนวณอัตราอุบัติการณ์ที่นำจำนวนฟันผุ dt ที่เพิ่มขึ้นช่วงเวลาที่ติดตามของฟันแต่ละซี่รวมกันหารด้วยระยะเวลาเสี่ยงทั้งหมดที่ติดตาม เป็นอัตราอุบัติการณ์ของจำนวนฟันผุใหม่ที่เกิดขึ้นต่อระยะเวลาเสี่ยงทั้งหมด

ซึ่งมีหน่วยใหม่เป็น จำนวนฟันผุใหม่ต่อระยะเวลาเสี่ยงทั้งหมด (dt/tooth-time at risk) วิธีนี้ทำให้เราทราบความเร็วของการเกิดฟันผุของเด็กได้ดีขึ้นกว่าการแสดงเพียงค่า ความชุก หรือ อุบัติการณ์ มันจึงมีประโยชน์ในการประเมินผลของโครงการส่งเสริมป้องกันว่าได้ผลดีมากน้อยต่างกันอย่างไร จะสังเกตว่าอัตราอุบัติการณ์จะนำระยะเวลาที่ติดตามมาร่วมคำนวณด้วย ทำให้การแสดง ความเร็วร่วมกับการระบุปัจจัยเสี่ยงที่มีผลต่อการเกิดโรคได้ดีกว่า5 ในกรณีที่โครงการมีระยะเวลาในการติดตามผลสั้น ๆ การใช้ดัชนีที่มีความไวในการวัดความถี่ของการเกิดโรคร่วมกับการนับระยะเวลาที่ติดตามทำให้สามารถแสดงความเร็วของการเกิดโรคและเปรียบเทียบความสามารถในการป้องกันของมาตรการต่าง ๆ ได้ง่ายและชัดเจนขึ้น
ข้อดีของอุบัติการณ์คือนอกจากจะบอกความถี่ของการเกิดโรคหรือเหตุการณ์ต่าง ๆ ของประชากรแล้ว การคำนวณหาค่าอุบัติการณ์จะมุ่งไปที่การเกิดฟันผุรายใหม่ ซึ่งเป็นการเกิดโรคใหม่ ผู้ที่เป็นโรคอยู่แล้วจะไม่นำมาคิด แต่จะคิดเฉพาะผู้ป่วยรายใหม่เท่านั้น ตาราง 1 แสดงให้เห็นว่าปี 2562 เด็กฟันผุแล้ว 50 คน คิดเป็นความชุกร้อยละ 20 แต่จากปี พศ. 2562- 2563 มีเด็กที่เกิดฟันผุใหม่จำนวน 30 คน เมื่อคำนวณอุบัติการณ์ ต้องนำเด็กที่เป็นโรคฟันผุอยู่ก่อนแล้วออกไป คงเหลือเด็กเพียง 200 คนที่ฟันยังไม่ผุใน พ.ศ. 2562แล้วติดตามไปถึง พ.ศ. 2563 พบว่า เกิดฟันผุใหม่ 30 คน สัดส่วนของเด็กที่เป็นโรคฟันผุใหม่จึงเท่ากับ 30/200 = 0.15 หรือ 15 ต่อเด็ก 100 คน และเนื่องจากอุบัติการณ์คำนวณมาจากเกิดโรคฟันผุใหม่ จึงบ่งบอกความเสี่ยง (risk) ของการเกิดโรคในประชากรได้ระดับหนึ่งซึ่งใช้วัดหรือประเมินผลมาตรการป้องกันโรคได้ดี