บทความ
ในปัจจุบันสถานการณ์ทั่วโลกพบว่า มีการติดเชื้อซิฟิลิสเพิ่มมากขึ้น ซึ่งการติดเชื้อซิฟิลิสนี้จัดว่า เป็นหนึ่งในโรคติดเชื้อเรื้อรังโดยเกิดจากเชื้อแบคทีเรีย Treponema pallidum ที่มีรูปร่างเป็น spirochete โดยสามารถติดต่อได้จากกิจกรรมทางเพศ (sexual contact) หรือจากแม่สู่ลูก (from mother to fetus) สำหรับสถานการณ์ในประเทศไทยนั้น พบอัตราป่วยโรคซิฟิลิสสูงเป็นอันดับสองของการติดเชื้อโรคติดต่อทางเพศสัมพันธ์ โดยรองจากอัตราป่วยโรคหนองใน อีกทั้งอัตราป่วยโรคซิฟิลิสมีแนวโน้มสูงขึ้น ในปี พ.ศ. 2564 พบอัตราป่วย 13.2 รายต่อแสนประชากร สูงกว่าปี พ.ศ. 2558 ที่พบอัตราป่วย 5.3 รายต่อแสนประชากร โดยเพิ่มขึ้นมากกว่า 2 เท่า1 บทความนี้จึงจัดทำขึ้นเป็นการทบทวนองค์ความรู้สำหรับทันตแพทย์ ในการสังเกตลักษณะภายในช่องปากและการส่งตรวจทางห้องปฏิบัติการ เพื่อให้สามารถส่งต่อคนไข้ให้ได้รับการรักษาได้อย่างรวดเร็ว และยังเป็นหนึ่งในองค์ประกอบที่สำคัญต่อการ ช่วยป้องกันควบคุมโรคซิฟิลิส
ซิฟิลิสสามารถแบ่งลักษณะทางคลินิกออกได้เป็น Primary, Secondary, Latent, Tertiary สำหรับรอยโรคในช่องปากสามารถพบได้ในระยะ primary, secondary และ tertiary
- ระยะ Primary จะพบลักษณะรอยโรคเรียกว่า chancre เป็นรอยโรคเดี่ยว (solitary) อาจพบเป็นหลายรอยโรคได้ซึ่งสามารถพบได้ยาก โดยรอยโรคจะเริ่มต้นจากการเป็นตุ่มนูน มีลักษณะ firm และค่อยๆพัฒนาเกิดเป็นแผลขึ้นมาตรงกลางตุ่มนูนนั้นๆ และส่วนใหญ่ไม่มีอาการ บริเวณที่พบได้บ่อยที่สุดคือริมฝีปาก นอกเหนือจากนี้บริเวณอื่นๆของช่องปากที่สามารถพบรอยโรคได้ ได้แก่ buccal mucosa, ลิ้น, เพดานปาก, เหงือก และ tonsil 2, 3
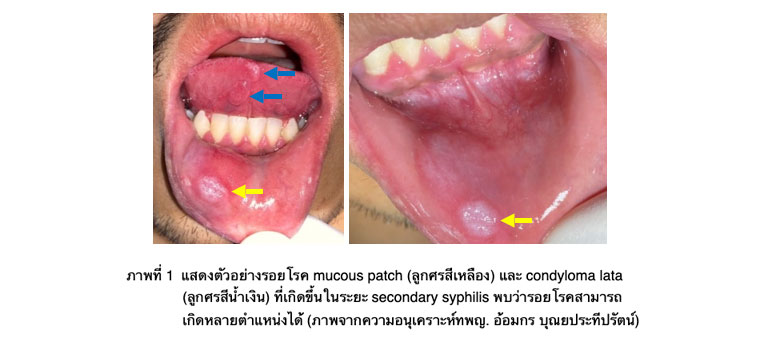
- ระยะ Secondary จะมีความแตกต่างกับ primary syphilis คือในระยะนี้มักจะพบรอยโรคเป็น multiple lesion สามารถพบเป็น ผื่นแบนราบหรือผื่นนูน (maculopapular cutaneous rash) ได้ทั่วไปตามร่างกาย ซึ่งคนไข้ส่วนใหญ่มักจะไม่มีอาการใดๆ อีกลักษณะหนึ่งของรอยโรคในระยะ secondary ที่พบได้ในช่องปาก (ประมาณ 30%) คือ mucous patch สามารถพบได้ทั่วไปในบริเวณ mucosal surface และบริเวณที่พบบ่อยได้แก่ ลิ้น, ริมฝีปาก, buccal mucosa และ เพดานปาก โดยจะมีลักษณะการเปลี่ยนแปลงของเนื้อเยื่อเป็นรอยโรคสีขาว/ชมพู และอาจพบลักษณะคล้ายรอยทางเดินของหอยทาก (snail-track pattern) ร่วมด้วยได้ บางครั้งรอยโรคอาจทำให้เกิดความสับสนกับ leukoplakia นอกเหนือจากนี้ อีกลักษณะหนึ่งที่พบได้ในการติดเชื้อระยะนี้ได้แก่ condyloma lata มีลักษณะเป็น papillary lesion เหมือนที่พบใน viral papilloma และมักพบในบริเวณ genital หรือ anal region ในขณะที่ในช่องปากจะพบได้น้อย 2, 3
- ระยะ Tertiary ในระยะนี้จัดว่าเป็นภาวะที่อาจทำให้เกิดภาวะแทรกซ้อนที่รุนแรงถึงแก่ชีวิตได้เพราะสามารถส่งผลต่อหลายระบบในร่างกาย เช่น ระบบประสาท, สมอง, ดวงตา, หัวใจหรือระบบไหลเวียนเลือด ฯลฯ บางครั้งอาจพบรอยโรคที่มี granulomatous inflammation ที่บริเวณผิวหนัง, กระดูก หรืออวัยวะภายในอื่นๆ โดยจะเรียกบริเวณที่เกิด granulomatous inflammation ว่า gumma สำหรับในช่องปากบริเวณที่มักพบรอยโรคได้แก่ เพดานปากและลิ้น โดยรอยโรคที่เพดานปากจะมีลักษณะเป็นแผลที่มีจุดทะลุไปยังโพรงจมูก ในขณะที่บริเวณลิ้นจะพบ diffuse atrophy ร่วมกับการสูญเสีย dorsal tongue papillae เรียกว่า luetic glossitis หรืออีกลักษณะหนึ่งที่อาจพบได้คือ ลิ้นจะมีขนาดใหญ่ขึ้น รูปร่างผิดปกติจากการ form gumma เกิดขึ้นโดยทั่วไปที่ลิ้น เรียกว่า interstitial glossitis 2, 3
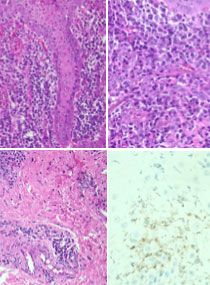
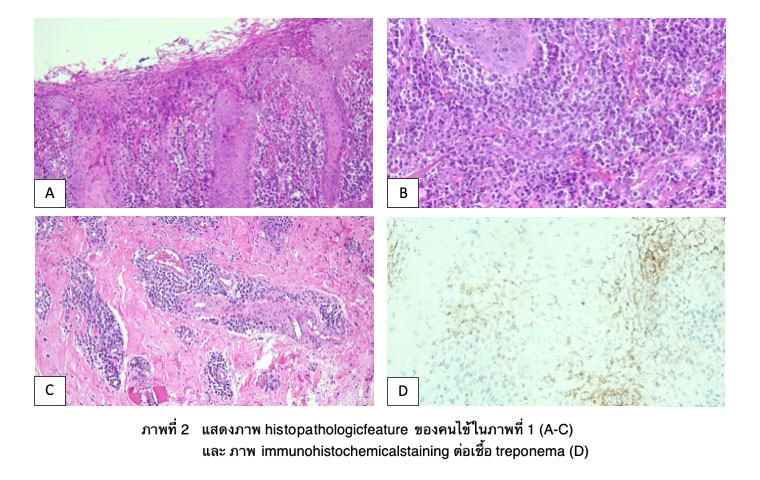
หากทำการตัดชิ้นเนื้อในช่องปากของคนไข้ในระยะ primary และ secondary เพื่อทำการส่งตรวจทางพยาธิวิทยา จะพบว่า รอยโรคมีลักษณะที่ไม่เฉพาะเจาะจงกล่าวคือ สามารถพบ epithelium ที่ปกคลุมรอยโรคมีแผลหรือมีการหนาตัวขึ้นมา อีกจุดสังเกตหนึ่งที่ทำให้นึกถึงการติดเชื้อซิฟิลิสในชิ้นเนื้อของคนไข้คือ พบ neutrophil แทรกบริเวณชั้น epithelium เป็นจำนวนมาก (ภาพที่ 2A) ซึ่งสามารถพบลักษณะดังกล่าวในคนไข้ที่ติดเชื้อราแคนดิดาได้ และสำหรับชั้น connective tissue ข้างใต้จะพบเซลล์อักเสบชนิด plasma cell และ lymphocyte จำนวนมาก (ภาพที่ 2B) อีกทั้งสามารถพบเซลล์อักเสบดังกล่าวแทรกซึมอยู่บริเวณรอบๆหลอดเลือดที่อยู่ลึกลงไปในชั้น connective tissue ได้เช่นกัน (ภาพที่ 2C) ดังนั้นเพื่อให้การตรวจเฉพาะเจาะจงมากขึ้น สามารถส่งย้อมสีพิเศษเพิ่มเติมได้แก่ Warthin-Starry หรือ Steiner stain หรือย้อม immunohistochemical staining โดยใช้ antibody ต่อเชื้อ treponema โดยจะพบตัวเชื้อมีลักษณะเป็นเกลียว ซึ่งเป็นลักษณะของเชื้อ spirochete (ภาพที่ 2D)
การติดเชื้อซิฟิลิสสามารถรักษาให้หายขาดได้ และเพื่อลดอัตราการระบาด เมื่อทันตแพทย์ได้ตรวจพบลักษณะรอยโรครูปแบบต่างๆในช่องปากดังที่กล่าวมาแล้วร่วมกับการซักประวัติเกี่ยวกับพฤติกรรมทางเพศของคนไข้ หากสงสัยว่าคนไข้ติดเชื้อซิฟิลิส ทันตแพทย์สามารถส่งตรวจทางห้องแล็บเพื่อยืนยันผลการวินิจฉัยร่วมกับการสื่อสารเพื่อส่งต่อให้กับแพทย์เพื่อทำการรักษา โดยวิธีที่ใช้ตรวจทางห้องแล็บสามารถทำได้หลายวิธี ยกตัวอย่างเช่น การส่งตรวจ Rapid plasma regain test (RPR) หรือ Venereal disease research laboratory (VDRL) เพื่อคัดกรอง หรือการตรวจหา antibody ที่เฉพาะเจาะจง (treponemal antibodies) ด้วยวิธี Treponema pallidum hemagglutination test (TPHA) หรือวิธีอื่นๆที่สามารถส่งตรวจได้ตามแนวทางของกรมควบคุมโรค (1) หรือตามแนวทางที่แต่ละโรงพยาบาลได้กำหนดเอาไว้