บทความ
การตรวจการสบฟันและสภาพช่องปากที่เกี่ยวข้องกับปัญหาการสบฟัน
การบำบัดรักษาทางทันตกรรมต่างๆเช่นทันตกรรมประดิษฐ์ ทันตกรรมบูรณะ ทันตกรรมสำหรับเด็ก ปริทันตวิทยาศัลยกรรมช่องปากและแม็กซิโลเฟเชียล ทันตกรรมจัดฟันฯลฯ ;มีความเกี่ยวข้องกับความรู้ด้านการสบฟันเกือบทั้งสิ้น ทันตแพทย์ต้องคำนึงถึงการทำหน้าที่ (function) ของระบบบดเคี้ยวควบคู่ไปกับความสวยงาม (esthetic) เสมอ
ดังนั้นการที่ทันตแพทย์จะสามารถดูแลบำบัดรักษาผู้ป่วยทันตกรรมได้อย่างมีประสิทธิภาพจึงจำเป็นต้องมีความรู้ และเข้าใจเกี่ยวกับธรรมชาติและการทำหน้าที่ของระบบบดเคี้ยวให้ดีเสียก่อนพูดง่ายๆ คือ “ต้องมีพื้นฐานวิชาทันตกรรมบดเคี้ยวที่ดีมีทักษะการตรวจและประเมินระบบบดเคี้ยวของผู้ป่วยเป็นอย่างดี”
ลักษณะการสบฟันที่เหมาะสมแก่การทำหน้าที่ (Optimum functional occlusion)
ก่อนเริ่มตรวจการสบฟัน ทันตแพทย์ต้องมีความรู้เกี่ยวกับลักษณะการสบฟันที่เหมาะสมแก่การทำหน้าที่ (optimum functional occlusion) เพื่อจะได้สามารถประเมินการสบฟันของผู้ป่วยได้ว่ามีลักษณะ เบี่ยงเบนไปจากลักษณะที่เหมาะสมมากน้อยเพียงใดนอกจากนี้ยังสามารถนำลักษณะการสบฟันที่เหมาะสม มาเป็นหลักในการวางแผนการรักษาให้การรักษาและแก้ไขการสบฟันให้ผู้ป่วยได้
ลักษณะการสบฟันที่เหมาะสมต้องพิจารณาทั้งในขณะที่ขากรรไกรอยู่นิ่ง (static jaw relation) และขณะที่เคลื่อนขากรรไกร (dynamic jaw relation) กล่าวคือ เมื่อขากรรไกรอยู่นิ่งที่ตำแหน่ง intercuspal position หรือในขณะฟันสบกันสนิทที่สุด (maximum intercuspation) ฟันหลังควรสบกันด้วยแรงมากกว่าฟันหน้าโดยฟันหน้าอาจสัมผัสกันเพียงเบา ๆ ฟันหลังสองข้างต้องสบ พร้อมๆ กันและด้วยแรงสบเท่าๆ กันทั้งซ้ายและขวา (even, simultaneous bilateral posterior tooth contact) (รูปที่1) ช่วยให้เกิดสมดุลของการทำงานของกล้ามเนื้อและข้อต่อขากรรไกร

เมื่อเคลื่อนขากรรไกรไปด้านข้าง (lateral excursion) ฟันด้าน working side ควรทำหน้าที่เป็น
แนวนำ (guidance) ให้ขากรรไกรล่างเคลื่อนไปด้านข้างได้อย่างราบรื่นไม่สะดุด เรียกว่า working guidance ฟันที่ทำหน้าที่เป็นแนวนำด้านใช้งานจึงรับแรงสบฟันขณะเคลื่อนขาก ไกรไปด้านข้างด้วย
หากมีเฉพาะฟันเขี้ยวบนเท่านั้นเรียก แนวนำฟันเขี้ยว (canine guidance) การสบฟันที่มีฟันเขี้ยวบนเป็นแนวนำนี้เรียกว่าการสบฟันแบบแนวนำฟันเขี้ยว (canine guidance occlusion) หรือการสบฟันแบบปกป้องด้วยฟันเขี้ยว (canine protected occlusion) (รูปที่2.1)

หากมีฟันหลายซี่สัมผัสกันในขณะเคลื่อนไปด้านข้าง (เช่นทั้งฟันเขี้ยวและฟันกรามน้อย) เรียก group function การสบฟันที่มีฟันหลายซี่สัมผัสกันขณะเคลื่อนขากรรไกรไปด้านข้างเรียกว่า group function occlusion (รูปที่2.2) การสบแบบกลุ่มทำหน้าที่ที่ดีควรเป็นการกระจายแรงสบฟันออกไปยังกลุ่มฟันที่ค่อนไปด้านหน้า (ประมาณฟันเขี้ยวและฟันกรามน้อย) และแรงสบฟันไม่ควรลงหนักไปยังตำแหน่งของฟันกรามซี่หลังๆเนื่องจากอาจทำให้กล้ามเนื้อขากรรไกรต้องทำงานมากขึ้น
ส่วนฟันด้านไม่ใช้งาน(non-working side) ไม่ควรสัมผัสกัน เรียกว่า disclusion อย่างไรก็ตามการสบฟันทั้งซ้ายและขวาอาจมีฟันที่ทำหน้าที่เป็นแนวนำในการเคลื่อนขากรรไกร ที่แตกต่าง หรือเหมือนกันก็ได้
เมื่อยื่นขากรรไกร (protrusion) ควรมีฟันหน้า (anterior teeth) ทำหน้าที่เป็นแนวนำการยื่นขากรรไกร (protrusive guidance) เรียกว่ามี incisal guidance และฟันหลังไม่ควรสบกัน
ลักษณะที่ฟันหลังรับแรงในตำแหน่ง ICP และฟันหน้ารับแรงขณะเคลื่อนขากรรไกรนั้นทำให้ทั้งฟันหน้าและฟันหลังช่วยกันแบ่งปันแรงสบฟันขณะใช้งาน ลักษณะการสบฟันแบบนี้เรียกว่า mutually protected occlusion และเป็นที่ยอมรับกันทั่วไปว่าการสบฟันแบบนี้เป็นลักษณะที่เหมาะสมแก่การใช้งานของฟันธรรมชาติ
วัตถุประสงค์ของการตรวจการสบฟัน
การตรวจการสบฟันช่วยให้ทันตแพทย์สามารถประเมินลักษณะการสบฟันของผู้ป่วยว่า“เหมาะสมหรือไม่เหมาะสม” การสบฟันที่เหมาะสม หมายถึงการที่ฟันบนและล่างสัมผัสกันแล้วสามารถนำให้ขากรรไกรล่างเคลื่อนได้อย่างราบรื่นและกระจายแรงสบฟันได้อย่างเหมาะสมในขณะที่ใช้งาน ส่วนการสบฟันที่ไม่เหมาะสมคือการที่ฟันบน-ล่างสัมผัสกันแล้วทำให้ขากรรไกรบิด (deflect) ในขณะสบฟันหรือขวาง (interfere) การเคลื่อนขากรรไกรล่าง ทำให้กล้ามเนื้อ/ข้อต่อขากรรไกรทำงานหรือได้รับแรงในปริมาณหรือทิศทางที่ไม่เหมาะสม แม้ว่าคนส่วนใหญ่อาจมีปรับตัวต่อลักษณะการสบฟันที่ไม่เหมาะสมได้ แต่บางคนอาจเกิดอาการหรือปัญหาทางคลินิกขึ้นไม่มากก็น้อย เช่น ปวดฟัน ฟันแตก ฟันโยก ฟันสึกมาก หรืออาจมีอาการผิดปกติ ที่กล้ามเนื้อ/ข้อต่อขากรรไกร
นอกจากนี้การตรวจการสบฟันจะช่วยประเมินว่ามีฟันซี่ใดที่ได้แรงจากการสบฟัน (occlusal loads) มากไปทั้งขณะใช้งานหรือจากการทำงานนอกหน้าที่ (parafunctions)
ก่อนที่จะให้การรักษาทางทันตกรรมที่มีความเกี่ยวข้องกับการสบฟันทันตแพทย์ควรตรวจสภาพฟันและ ช่องปากของผู้ป่วยว่ามีความผิดปกติที่อาจเกี่ยวข้องกับปัญหาการสบฟันหรือไม่
การตรวจหาสภาพผิดปกติที่เกี่ยวข้องกับการสบฟัน ความผิดปกติเหล่านี้ได้แก่
- การตรวจหาฟันสึกผิดปกติ (atypical/pathological tooth wear)
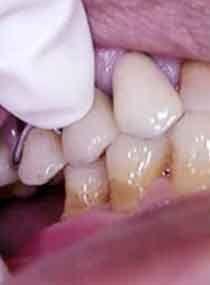
- การตรวจฟันโยก (tooth mobility) และฟันที่ได้รับแรงมากกว่าปกติจนเกิดการสั่นสะเทือน (fremitus) (รูปที่ 3.1, 3.2 และ รูปที่ 4)
- การตรวจหาฟันร้าวหรือฟันแตก (tooth crack or fracture) รวมถึงการตรวจวัสดุบูรณะฟันด้วย
- ฟันเคลื่อนตำแหน่งหรือล้มเอียง (drifting or tilting of teeth) ฟันยื่นยาว (supraeruption) ระนาบสบฟัน (occlusal plane) ไม่เรียบต่อเนื่องกัน การสูญเสียฟันโดยไม่มีการใส่ฟันทดแทนมักทำให้เกิดผลต่อเนื่องตามมาเช่นฟันข้างเคียงและฟันคู่สบเคลื่อนตำแหน่งฟันล้มเอียง หรือยื่นยาวทำให้ occlusal plane เปลี่ยนไป (รูปที่5)
- ฟันที่ไม่มีสัมผัสด้านประชิด (open interproximal contact)
- การเปลี่ยนแปลงเนื้อเยื่ออ่อน (soft issue changes)
เนื้อเยื่ออ่อนในช่องปากโดยเฉพาะบริเวณลิ้นหรือกระพุ้งแก้มตำแหน่งตรงกับระดับของระนาบสบฟันอาจปรากฏเป็นสัน (ridging) หรือรอยหยักที่ขอบลิ้น (scalloping)(รูปที่6)
นอกจากนี้ ควรตรวจการมีชีวิตของฟัน การเคาะที่ซี่ฟัน และใช้ภาพรังสีร่วมด้วยเพื่อตรวจพยาธิสภาพที่กระดูกเบ้าฟัน
การตรวจการสบฟันที่ตำแหน่ง Intercuspal position
- การตรวจว่าฟันสบสนิทหรือไม่ มีฟันคู่ใดสัมผัสกันก่อนมีฟันคู่ใดไม่สบกัน (Tooth contact in ICP)
วิธีตรวจ ใช้ปากคีบหนีบ Shim stock วางบนบริเวณยอด cusp แล้วให้ผู้ป่วยกัดสบที่ตำแหน่ง ICP ลองดึง Shim stock ถ้าดึงไม่ออกแสดงว่าฟันคู่นั้นสบ ถ้าดึงออกได้โดยง่ายแสดงว่าฟันคู่นั้นไม่สบ การตรวจจะเริ่มจากฟันคู่สุดท้ายข้างใดข้างหนึ่งแล้ววนไปอีกข้างจนครบทุกคู่ (รูปที่7)

ถ้าผู้ป่วยเพิ่งได้รับการบูรณะฟัน เช่น ครอบฟัน เมื่อตรวจการสบฟันพบว่า ฟันคู่นั้นสัมผัสกันเพียงคู่เดียวหรือมีฟันคู่อื่นๆไม่สบกัน หลายซี่ หรือสบไม่สนิท ต่างไปจากก่อนการบูรณะฟัน แสดงว่าฟันที่บูรณะนั้นเป็น premature contact
บางครั้งตรวจพบว่าเมื่อให้ผู้ป่วยกัดฟันหลัง แล้วพบว่าฟันไม่สบกันเลย ปัญหานี้อาจเกิดขึ้นอย่างเฉียบพลัน ร่วมกับปัญหาของกล้ามเนื้อบดเคี้ยว หรือปัญหาของข้อต่อขากรรไกร
- Occlusal force อยู่ที่ฟันหน้า หรือฟันหลังมากกว่ากัน หรือที่คู่ใดมากที่สุด
วิธีตรวจ ใช้นิ้วชี้วางทาบบริเวณคอฟันบน (ในกรณีที่ฟันสบปกติ) ให้ผู้ป่วยกัดสบฟันใน ICP โดยทำซ้ำๆหลายๆครั้ง ถ้ารู้สึกสะเทือนที่ปลายนิ้ว (fremitus) หรือสังเกตได้ว่าฟันขยับ แสดงว่ามี occlusal force ที่มากผิดปกติ ทำเช่นนี้กับฟันทุกคู่ (รูปที่4)
- วัดระยะ horizontal overlap หรือ overjet (รูปที่8)

- วัดระยะ Vertical overlap หรือ overbite (รูปที่9)

- สังเกตว่า midline มี deviation หรือไม่
ถ้ามี อาจแสดงถึงความไม่สมมาตรของการเรียงตัวของฟันของขากรรไกร บน/ล่าง หรือของใบหน้า อาจเกิดจากเจริญบริเวณข้อต่อขากรรไกรที่ไม่เท่ากัน หรือฟันบางซี่หายไป (รูปที่10)

- การจำแนกการสบฟันแบบแองเกิล (Angle’s classification)
มีประโยชน์ในการสื่อสารถึงลักษณะการสบฟัน ที่ผันแปรไปจากการสบฟันในอุดมคติ (รูปที่11)

นอกเหนือจากการวัดระยะ overbite overjet ดูแนวmidline และ Angle’s classification แล้ว การสังเกตความสัมพันธ์ระหว่างฟันบน-ล่าง ที่ตำแหน่ง ICP ยังบอกถึงข้อมูลอีกหลายอย่าง เช่น ถ้าฟันหน้า ไม่มีระยะสอบเหลื่อม ได้แก่ สบแบบ edge to edge หรือสบแบบ anterior openbite โอกาสที่ฟันหน้าจะทำหน้าที่เป็น working guidance และ protrusive guidance จึงมีน้อยหรือไม่มี ทำให้ฟันหลังมีโอกาสสัมผัสกันขณะเคลื่อนขากรรไกรออกจากตำแหน่ง ICP ได้มาก (รูปที่12)

หรือในกรณีที่มี large horizontal overlap ก่อนที่ฟันหน้าจะทำหน้าที่เป็น guidance ในขณะเคลื่อนขากรรไกรออกไปจากตำแหน่ง ICP ฟันหลังมีโอการสัมผัสกันก่อนฟันหน้า
กรณีฟันหลังสบแบบ scissor bite (รูปที่13) อาจเป็นอุปสรรคต่อการเคลื่อนขากรรไกรออกไปจากตำแหน่ง ICP ทำให้ฟันหน้าไม่สามารถทำหน้าที่เป็น guidance ที่ดี หรือกลายเป็นสิ่งกีดขวางการเคลื่อนขากรรไกร

การตรวจการสบฟันที่ตำแหน่ง Centric Relation (CR)
การตรวจการสบฟันที่ตำแหน่ง CR เพื่อประเมินว่าการสบฟันที่ตำแหน่งนี้มีเสถียรภาพหรือไม่ โดยดูว่ามีฟันคู่ใดสัมผัสกันก่อน และมี slide in centric หรือไม่ อย่างไร
- การจัดขากรรไกรล่างให้อยู่ในตำแหน่ง CR (locate CR)
เป้าหมายของการจัดขากรรไกรล่างให้อยู่ที่ตำแหน่ง CR เพื่อช่วยจัดให้ condyles อยู่ใน glenoid fossa ในลักษณะที่เคลื่อนที่หมุนได้รอบแกนบานพับข้อต่อขากรรไกร (terminal hinge axis)
เทคนิคการจัดขากรรไกรล่างให้อยู่ในตำแหน่ง CR มีหลายวิธี ซึ่งวิธีที่นิยมมี 2 วิธี ได้แก่
- One-handed technique (รูปที่14)

บางตำราเรียกเทคนิคการจัดขากรรไกรด้วยมือเดียวว่า chin-point guidance method โดยนิ้วทั้งสี่ยกเว้นนิ้วหัวแม่มือหนุนอยู่ใต้คาง
- Bimanual or two-handed technique ตามคำแนะนำของ Dawson (รูปที่15)

นิ้วทั้งสี่ออกแรงเบาๆในลักษณะช้อนขากรรไกรขึ้น (upward) ส่วนนิ้วหัวแม่มือกดที่ปลายคางลง (downward) และจัดขากรรไกรไปด้านหลัง (backward) ออกแรงให้กระชับมั่นคง แต่นุ่มนวลเพื่อไม่ให้เกิดรีเฟล็กซ์ต่อต้าน (รูปที่16)

ไม่ว่าจะเลือกใช้วิธีใด ควรซ้อมให้ชำนาญก่อน หากผู้ป่วยมีอาการเกร็งขากรรไกรมาก อาจต้องใช้อุปกรณ์หรือเทคนิคอื่นช่วย เช่น lucia jig leaf gauge เป็นต้น
- One-handed technique (รูปที่14)
- การตรวจการสบฟันที่ตำแหน่ง CR ว่ามีเสถียรภาพดีหรือไม่
การสบฟันขณะขากรรไกรอยู่ที่ตำแหน่ง CR เรียกว่า centric relation occlusion CRO หรือที่ GPT-8 เรียกว่า centric occlusion (CO) ตำแหน่งขากรรไกรขณะนั้นอาจเรียก centric relation contact position (CRCP) หนังสือบางเล่มเรียก retruded contact position (RCP)
หากการสบฟันที่ตำแหน่ง CR และ ICP มีลักษณะสบสนิท น้ำหนักของการสบเท่าๆกัน ทั้งสองข้างเหมือนกัน จะเรียกการสบฟันในตำแหน่ง CR มีเสถียรภาพ ลักษณะเช่นนี้หมายถึงว่า ขณะที่การสบฟันมีเสถียรภาพ ตำแหน่งของข้อต่อขากรรไกรก็มีเสถียรภาพด้วย
หากการสบฟันที่ตำแหน่ง CR ต่างจากการสบฟันที่ตำแหน่ง ICP ลองให้ผู้ป่วยกัดเน้นฟัน สังเกตดูว่าขากรรไกรเลื่อนไถลหรือไม่ (รูปที่17)

ในกรณีที่มีฟันคู่ใดคู่หนึ่งสัมผัสกันก่อนฟันคู่อื่นในปาก มักทำให้ขากรรไกรล่างไถลจากตำแหน่ง CR ไปยังตำแหน่ง ICP ในกรณีนี้จะต้องตรวจว่าฟันคู่ใดสัมผัสก่อน (CR first contact initial contact in CR)(รูปที่18)

- การหา CR first contact
ใช้ Occlusal indicator wax ติดที่ด้าน occlusal ของฟันบนทั้งซ้ายและขวา โดยหันด้านผิวมันติดเข้ากับด้าน occlusal ของฟันบน แล้วจับขากรรไกรล่างขึ้นให้ฟันกระทบเบาๆ ที่ตำแหน่ง CR ระวังไม่ให้ผู้ป่วยออกแรงกัดฟันเอง รอยสบบนแผ่นขี้ผึ้งที่บางที่สุดคือ CR first contact (รูปที่19)

- การตรวจดู Slide in centric
Slide in centric หมายถึงการเลื่อนไถลของขากรรไกรล่างจากตำแหน่ง CR ไปยัง ICP เนื่องจากการสบฟันที่ตำแหน่ง CR ไม่มั่นคง (มักอยู่บน inclined plane) จึงมักเลื่อนไถลมาด้านหน้ายังตำแหน่ง ICP ซึ่งมั่นคงกว่า<
วิธีตรวจ จัดขากรรไกรล่างให้อยู่ที่ตำแหน่ง CR จนฟันเริ่มสัมผัสกัน ให้ผู้ป่วยกัดเน้นฟัน สังเกตว่า มีการเลื่อนไถลของขากรรไกรล่างหรือไม่ ถ้ามี สังเกตทิศทางและระยะทางการไถล ทั้งในแนว vertical horizontal และ lateral ระยะไถลในแนว vertical (vertical slide) เป็นระยะต่างในแนวดิ่งระหว่าง vertical overlap ขณะสบ ICP กับ CR (รูปที่20)

ระยะไถลในแนว horizontal (horizontal slide หรือ anteroposterior slide) เป็นระยะต่างในแนวราบระหว่าง horizontal overlap ขณะสบ ICP กับ CR (รูปที่21)

ระยะไถลในแนวข้าง (lateral slide) ให้สังเกต midline ระหว่างฟัน central incisor บนและล่างเมื่อสบในตำแหน่ง ICP และในตำแหน่ง CRO ระยะต่างในแนวราบระหว่างแนว midline ของ 2 ตำแหน่งนี้ คือระยะ lateral slide (รูปที่22)

การตรวจการสบฟันขณะเคลื่อนขากรรไกร (functional occlusion)
การตรวจการสบฟันขณะเคลื่อนขากรรไกรไปด้านข้าง (lateral excursion)
ให้เคลื่อนขากรรไกรล่างไปด้านข้างจากตำแหน่ง ICP โดยไม่อ้าปาก (ด้านใดก่อนก็ได้) จนปลายฟันสัมผัส หรือเสมอกันจึงหยุด สังเกตว่ามีฟันคู่ใดสัมผัสกันบ้าง ทั้งด้าน working side และ nonworking side หรือทั้งสองด้าน หากปรากฏว่า
- ฟันบน – ล่าง ด้าน working สัมผัสกันเท่านั้น
- ถ้าการเคลื่อนขากรรไกรล่างออกด้านข้างราบรื่นไม่สะดุด แสดงว่าฟันที่สัมผัสกัน ด้าน working นั้นทำหน้าที่เป็นแนวนำการเคลื่อนที่ของขากรรไกร เรียกว่า working guidance ถือเป็นการสัมผัสที่ปกติ ถ้าฟันเขี้ยวทำหน้าที่เป็นแนวนำคู่เดียว เรียกว่า canine guidance แต่ถ้ามีหลายซี่สัมผัสกัน เรียกว่า group function (ควรเกิดการสัมผัสบริเวณฟันcanine และมีฟันหลังร่วมด้วยได้แก่ฟัน premolar)
- ถ้าการเคลื่อนขากรรไกรล่างออกด้านข้างไม่ราบรื่น รู้สึกสะดุด หรือติดขัด การสัมผัสของฟันคู่นั้น จัดเป็น working interference ส่วนมากเกิดจาก cuspal inclination ชันมาก ถ้าให้ผู้ป่วยเคลื่อนขากรรไกรให้ฟันคู่นี้สัมผัสกัน ทำซ้ำหลายๆครั้ง จะพบว่ามี fremitus
- หากฟันบน – ล่างด้าน working ไม่สัมผัสกันเลย และฟันด้าน non-working สัมผัสกันแทนเรียกว่า non-working side interference (รูปที่ 23 ,24.1)

- หากฟันบน-ล่างด้าน working สัมผัสกันและมีฟันด้าน non-working สัมผัสด้วย
ใช้กระดาษบันทึกรอยสบฟันวางระหว่างด้าน Occlusal ขณะสบ ICP ค่อยๆ ดึงกระดาษขณะเคลื่อนขากรรไกรไปด้านข้างสังเกตว่าแรงต้านขณะดึงกระดาษเกิดขึ้นที่ด้านใดมากกว่ากัน หรือผืดพอๆ กันจึงเรียกการสัมผัสด้าน non-working side นี้ว่า non-working side contact (รูปที่ 24.2)

ในบางครั้งทันตแพทย์อาจตรวจไม่พบสิ่งกีดขวางใดๆ ขณะให้ผู้ป่วยเคลื่อนขากรรไกร เนื่องจาก protective reflex ที่ทำให้ขากรรไกรล่างเคลื่อนหลบสิ่งกีดขวางอย่างรวดเร็วจนไม่ทันสังเกตเห็น ดังนั้นนอกจากให้ผู้ป่วยเคลื่อนขากรรไกรเองแล้ว ทันตแพทย์ควรช่วยจับขากรรไกรเคลื่อนด้วย
การตรวจการสบฟันขณะยื่นขากรรไกร (protrusion)
การสบฟันขณะยื่นขากรรไกรไปด้านหน้า เรียก protrusive contact โดยฟันหน้าล่างจะเคลื่อนไถลไปตามด้าน lingual ของฟันหน้าบนซึ่งทำหน้าที่เป็น incisal guidance โดยฟันหลังไม่สบกัน
ในบางกรณี เช่นฟันหน้าสั้นมาก ฟันหน้า open bite ฟันหน้าสบ cross bite ทำให้ฟันหน้าบน
ไม่สามารถทำหน้าที่เป็น guidance ได้ เมื่อยื่นขากรรไกรล่างมาด้านหน้า ฟันหลังบางคู่จะสัมผัสกัน ทำหน้าที่เป็น guidance ทำให้ขากรรไกรล่างยื่นมาด้านหน้าได้อย่างราบรื่น
ส่วนprotrusive interference มักพบในกรณีที่มีฟันเคลื่อน ฟันขึ้นผิดตำแหน่ง ฟันหลังยื่นยาวล้มเอียง เนื่องจากถอนฟันบางซี่ และไม่ได้ใส่ทดแทน ทำให้ขณะยื่นขากรรไกรล่างไปด้านหน้าพบว่ายื่นได้ไม่ตรง ยื่นเฉไปด้านที่ฟันสัมผัสก่อน หรือการยื่นสะดุด มีจุดกระแทก (รูปที่25)